Die obstruktive Schlafapnoe (OSA) ist eine chronische, schlafbe-zogene Atmungsstörung, die aufgrund ihrer Auswirkungen auf zahlreiche Organsysteme ein interdisziplinäres Gesundheitsproblem darstellt. Trotz zunehmender Bekanntheit bleibt sie vielfach unterdiagnostiziert. Viele Betroffene wissen jahrelang nichts von ihrer Erkrankung, da die typischen Symptome – lautes Schnarchen, Atemaussetzer, nächtliches Erwachen mit Luftnot und ausgeprägte Tagesmüdigkeit – meist nur vom Umfeld beobachtet oder unspezifisch interpretiert werden.
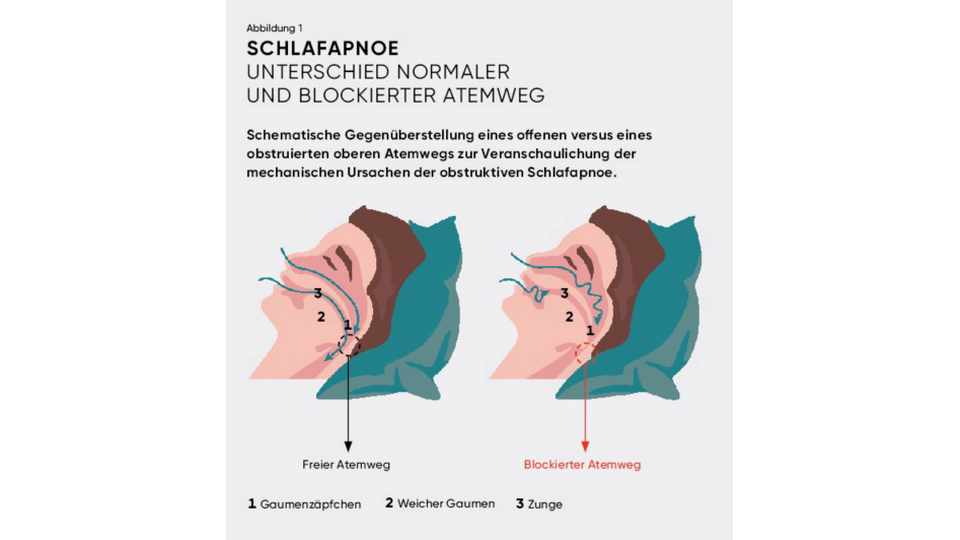
Die für OSA charakteristischen wiederkehrenden Kollapsereignisse der oberen Atemwege während des Schlafs führen zu vollständigen (Apnoe) oder partiellen (Hypopnoe) Atemstillständen. Diese resultieren in Hypoxämien, oft Hyperkapnien und einer Aktivierung des sympathischen Nervensystems, was wiederum zu einer Fragmentierung des Schlafs und einer Vielzahl kardiovaskulärer, metabolischer und neurokognitiver Folgeerkrankungen beitragen kann.
Prävalenz und Pathophysiologie
Die Prävalenz der OSA variiert je nach untersuchter Studienpopulation und verwendeten OSA-Kriterien erheblich: bei Männern zwischen 4–49 %, bei Frauen zwischen 1–23 %. Legt man einen Apnoe-Hypopnoe-Index (AHI) (siehe Kasten 1, S. 53) von ≥ 5 und zumindest ein Symptom des gestörten Schlafes oder einen AHI ≥ 15 zugrunde, beträgt die Prävalenz rund 15 % bei Männern und 8 % bei Frauen.
Pathophysiologisch ist die OSA durch eine anatomisch-funktionelle Instabilität der oberen Atemwege gekennzeichnet, die durch Faktoren wie Adipositas, eine vergrößerte Zunge oder Mandeln, eine retronierte Kieferstellung oder altersbedingten Tonusverlust der Pharynxmuskulatur begünstigt wird. Neben diesen strukturellen Aspekten spielen auch neurophysiologische Komponenten, etwa eine gestörte neuromuskuläre Kontrolle der Pharynxmuskulatur, eine Rolle.
Die klinische Relevanz der OSA ergibt sich aus ihren weitreichenden Folgen. Unbehandelt ist sie mit erhöhter Mortalität, einer deutlich gesteigerten Prävalenz von arterieller Hypertonie, Herzinsuffizienz, Vorhofflimmern, koronarer Herzkrankheit, Typ-2-Diabetes, Schlaganfall sowie erhöhter Verkehrsunfallrate assoziiert. Entsprechend kommt der frühzeitigen Diagnostik und Therapie eine zentrale Bedeutung zu.
Apotheke als wichtiger Dreh- und Angelpunkt
Im Hinblick auf die steigenden Patientenzahlen nimmt der Stellenwert der Apotheke in der interdisziplinären OSA-Versorgung stetig zu. Sie fungiert als niedrigschwelliger Zugangspunkt für Betroffene sowie als Bindeglied zwischen Patient:innen, Ärzt:innen und Hilfsmittelversorgern. Apotheker:innen können auf Basis der Anamnese und Medikation gezielt Risikohinweise erkennen – etwa bei Patient:innen mit Adipositas, schwer einstellbarem Bluthochdruck oder multipler antihypertensiver Therapie. Sie können Screening-Fragen anregen (z. B. Epworth Sleepiness Scale; ESS), zu Schlafhygiene und Lebensstil aufklären und Patient:innen bei Bedarf an spezialisierte Versorgungsangebote weitervermitteln.
Im Verlauf der Therapie sind sie wichtige Ansprechpartner:innen bei der Einweisung und Pflege von CPAP (Continuous Positive Airway Pressure)-Geräten, der Versorgung mit Maskenzubehör, bei Fragen zu Hautirritationen oder Kondensation sowie bei der Begleitmedikation. Die pharmazeutische Betreuung kann die Adhärenz verbessern, Nebenwirkungen minimieren und die langfristige Therapietreue unterstützen.
Wie erkennt man OSA?
Die klinische Symptomatik ist vielfältig. Hellhörig werden sollte man bei:
• Tagesmüdigkeit/-schläfrigkeit
• Nichterholsamer Schlaf, nächtliche Unruhe
• Aufwachen mit Erstickungsgefühl
• Lautes Schnarchen
• Durch Bettpartner:in wahrgenommene Atemstillstände
• Konzentrationsprobleme, kognitive Defizite
• Stimmungsschwankungen
• Morgendliche Kopfschmerzen
• Seltsame, lebhafte, verängstigende Träume
Diagnostisches Stufenverfahren
Ärzt:innen erfassen zunächst sämtliche Beschwerden, Komorbiditäten und Risikofaktoren. Es folgen eine lungenärztliche Abklärung und ambulante Polygraphie. Letztere erfasst objektiv messbare Parameter wie den Atemfluss, Schnarchgeräusche, Sauerstoffsättigung, Atembewegungen, Körperlage usw. Wichtig ist auch der HNO-Status hinsichtlich behinderter Nasenatmung, Allergien, Tonsillenhypertrophie und Kieferfehlstellungen.
Deuten die Befunde auf eine OSA hin, schließt sich eine Polysomnographie im Schlaflabor an, die zusätzlich Elektroenzephalogramm (EEG; Messung der Hirnaktivität), Elektrookulogramm (EOG; Messung der Augenbewegungen), Elektromyogramm (EMG; Messung der Muskelaktivität) und Elektrokardiogramm (EKG; Messung der Herzaktivität) beinhaltet und eine exakte Differenzierung der Schlafstadien erlaubt.
Nichtmedikamentöse Therapie
Gewichtsreduktion und Lebensstilmodifikation
Viele OSA-Patient:innen sind übergewichtig/adipös. Ein Gewichtsverlust von 10 % kann den AHI um bis zu 30 % senken. Regelmäßige körperliche Aktivität, Schlafen in Seitenlage und Alkoholkarenz sind ebenfalls wirksam. Sedierende Medikamente sollten vermieden werden.
CPAP – Continuous Positive Airway Pressure
Goldstandard der OSA-Therapie ist die kontinuierliche Überdruckbeatmung. Sie hält den Pharynx offen, verhindert Obstruktionen und normalisiert die Sauerstoffsättigung. Varianten wie AutoCPAP (APAP) passen den notwendigen Luftdruck automatisch an den individuellen Atemrhythmus an. BiPAP (Biphasic Positive Airway Pressure) liefert unterschiedliche Drücke für Inspiration und Exspiration und eignet sich bei Druckintoleranz, Hyperkapnie oder Komorbiditäten wie COPD als Alternative zur CPAP.
Orale Apparate
Unterkieferprotrusionsschienen erweitern durch Vorverlagerung des Unterkiefers den Atemweg. Sie sind bei leichter bis moderater OSA und CPAP-Intoleranz eine valide Alternative.
Chirurgische Optionen
Bei anatomischen Engstellen kann eine operative Korrektur indiziert sein. Neuere Verfahren wie die Hypoglossusnerv-Stimulation zeigen vielversprechende Ergebnisse bei therapierefraktären Fällen, ohne dass eine Maske getragen werden muss.
Medikamentöse Therapie
Die pharmakologische Behandlung der OSA steckt noch in den Kinderschuhen. Bislang existiert keine kausale Therapie, welche die zugrundeliegenden Mechanismen nachhaltig verhindert. Eine universelle „Anti-OSA-Pille“ für alle Patient:innen ist angesichts der beschriebenen Pathophysiologie auch unwahrscheinlich. Der Einsatz verfügbarer Substanzen orientiert sich an patientenindividuellen Symptomen und Komorbiditäten als Teil der therapeutischen Gesamtstrategie.
Apnoe-Hypopnoe-Index
Der Apnoe-Hypopnoe-Index (AHI) gibt die Anzahl der vollständigen oder teilweisen
Atemstillstände pro Schlafstunde an.
Er wird mittels Polysomnographie ermittelt und zur Klassifizierung des Schweregrads der OSA in leichte, mittelschwere und schwere Formen verwendet. Je höher der Wert, desto
stärker die Beeinträchtigung.
Wachheitsfördernde Substanzen
Zu den „Wakefulness-Promoting Agents“ (WPA) zählen Modafinil/Armodafinil, Solriamfetol und Pitolisant. Diese sind bei persistierender exzessiver Tagesschläfrigkeit (EDS) trotz primärer OSA-Therapie (z. B. CPAP) zugelassen und können die Vigilanz verbessern. Modafinil wirkt über eine unspezifische Verstärkung dopaminerger und adrenerger Signalwege im ZNS. Es verbessert die Vigilanz und kognitive Leistungsfähigkeit, ohne klassische Stimulanzien-Effekte wie Rebound oder Abhängigkeit. Solriamfetol, ein Dopamin- und Noradrenalin-Wiederaufnahmehemmer, überzeugt in Studien durch signifikant verbesserte Wachheit. Das kardiovaskuläre Nebenwirkungsprofil wird als günstig erachtet. Pitolisant ist ein Histamin-H3-Rezeptorantagonist. Es moduliert die Freisetzung von Histamin, Acetylcholin und Noradrenalin und verbessert die Vigilanz. Die Zulassung umfasst OSA-Patient:innen mit übermäßiger Tagesschläfrigkeit trotz CPAP oder wenn eine solche Therapie nicht vertragen wurde.
Stimulanzien
Amphetamin, Methylphenidat und Co. aktivieren sympathische Anteile des vegetativen Nervensystems (direkt/indirekt) und werden primär bei der Aufmerksamkeitsdefizit-/Hyperaktivitäts-Störung (ADHS) verwendet, bei OSA fehlt eine ausreichende Evidenzbasis für eine Standardempfehlung.
Tonuserhöhung der oberen Atemwegsmuskulatur
Ein interessanter Forschungsansatz ist die pharmakologische Stabilisierung der oberen Atemwege durch Erhöhung des neuromuskulären Tonus bei kollapsdominanten Patient:innen. Die Idee ist, die Aktivität des M. genioglossus – Hauptmuskel zur Offenhaltung des Pharynx – zu fördern. Wirkstoffe, die in dieser Indikation untersucht werden, sind Atomoxetin (Noradrenalin-Wiederaufnahmehemmer), Reboxetin (Noradrenalin-Wiederaufnahmehemmer), Oxybutynin (Antimuskarinikum), Fesoterodin (Antimuskarinikum) und Desipramin (trizyklisches Antidepressivum). Erste Ergebnisse sind vielversprechend.
Beeinflussung der Chemosensitivität und Atemsteuerung
Ein Teil der OSA-Patient:innen zeigt eine instabile Atemregulation (high loop gain) mit übermäßiger ventilatorischer Antwort auf CO₂-Schwankungen. Hier setzen Substanzen an, die die Atemregulation dämpfen oder stabilisieren. Dies beinhaltet Carboanhydrasehemmer wie Acetazolamid und Sultiam (↓ CO₂-Empfindlichkeit, ↑ gleichmäßigere Atmung), Abkömmlinge der Gamma-Hydroxybuttersäure wie Natriumoxybat (normalisierte Schlafarchitektur, ↑ Arousalschwelle) sowie Dronabinol, ein synthetisches Cannabinoid, das vagale Afferenzen moduliert und den Atemantrieb positiv beeinflusst.
Wearables
Wearables sind digitale mobile Geräte (z. B. Smartwatches, Fitness-Tracker), die am Körper getragen werden, um Gesundheitsdaten zu erfassen. Sie können Auffälligkeiten während des Schlafs erkennen und ermöglichen in Kombination mit KI-basierten Netzwerken tiefere Einblicke in individuelle Schlafmuster.
Ausblick – was bringt die Zukunft?
Zurzeit besteht ungenügend Evidenz für eine alleinige Pharmakotherapie bei OSA. In Entwicklung befindliche Substanzen zielen verstärkt auf den im Vordergrund stehenden OSA-Endotyp (kollapsdominant, loop-gain-dominant, arousal-dominant, etc.) ab. Technische Neuerungen und Digitalisierung machen auch vor der Schlafmedizin nicht halt.
Deren Integration bietet neue Möglichkeiten, Schlafstörungen wie OSA zu diagnostizieren und gezielt zu behandeln. Beispielsweise können KI-gestützte Algorithmen aus Atemmustern und Bewegungsdaten Rückschlüsse auf die Effektivität ziehen und individualisierte Empfehlungen geben. Für Apotheker:innen empfiehlt es sich daher schon jetzt, den Blick nach vorne zu richten und sich auf den kommenden Paradigmenwechsel vorzubereiten.
Quellen
• American Academy of Sleep Medicine. Guidelines in Development. Unter: https://aasm.org/clinical-resources/practice-standards/
guidelines-in-development/?utm_source=chatgpt.com. Abgerufen am: 03.11.2025
• Benca RM, et al.: Recognition and management of obstructive sleep apnea in psychiatric practice. J Clin Psychiatry 2023; 84(2):22r14521
• Carley DW, et al.: Pharmacotherapy of apnea by cannabimimetic enhancement, the PACE clinical trial: Effects of dronabinol in obstructive sleep apnea. Sleep 2018; 41(1):zsx184
• Lee YC, et al.: Pharmacotherapy for obstructive sleep apnea - A systematic review and meta-analysis of randomized controlled trials. Sleep Med Rev 2023; 70:101809
• Luu S, et al.: Pharmacotherapy for obstructive sleep apnea: a critical review of randomized placebo-controlled trials. Sleep Med Rev 2025; 84:102169
Weitere Literatur auf Anfrage