Unter einer diabetischen Nephropathie (DKD; Diabetic Kidney Disease) versteht man eine Nierenschädigung durch Diabetes mellitus. Epidemiologischen Untersuchungen zufolge weisen in Österreich etwa 2–3 % der Bevölkerung Diabetes mellitus mit Nierenbeteiligung auf. In absoluten Zahlen sind hierzulande somit 250.000 Menschen betroffen – Prävalenz steigend. In einer Studie aus Innsbruck, die 3.131 Patient:innen mit Typ-2-Diabetes (T2D) der PROVALID-Kohorte (PROspective study for VALIdation of biomarkers in diabetic kidney disease) analysierte, lagen Österreich und Ungarn hinsichtlich des Fortschreitens der DKD bis hin zu Nierenversagen und renalem Tod vor den Niederlanden und Schottland. Dies unterstreicht, dass der Langzeitverlauf der DKD in europäischen Ländern, selbst nach Berücksichtigung der Verteilung zugrundeliegender Risikofaktoren, erheblich variiert.
Insgesamt korreliert eine abnehmende glomeruläre Filtrationsrate (GFR) eng mit einer verringerten Lebenserwartung und -qualität. Gleichzeitig steigt die kardiovaskuläre Mortalität. Trotz kontinuierlich rückläufiger Dialyse-Inzidenz stellen Diabetes und vaskuläre hypertensive Erkrankungen nach wie vor die häufigsten Ursachen terminalen Nierenversagens in Österreich dar. Laut österreichischem Dialyse- und Transplantationsregister (OEDTR) waren 2019 25,3 % der Neuzugänge der Dialyse diabetesbedingt. Davon entfielen 23,1 % auf T2D und 2,2 % auf Typ-1-Diabetes (T1D).
Was passiert bei DKD in den Nieren?
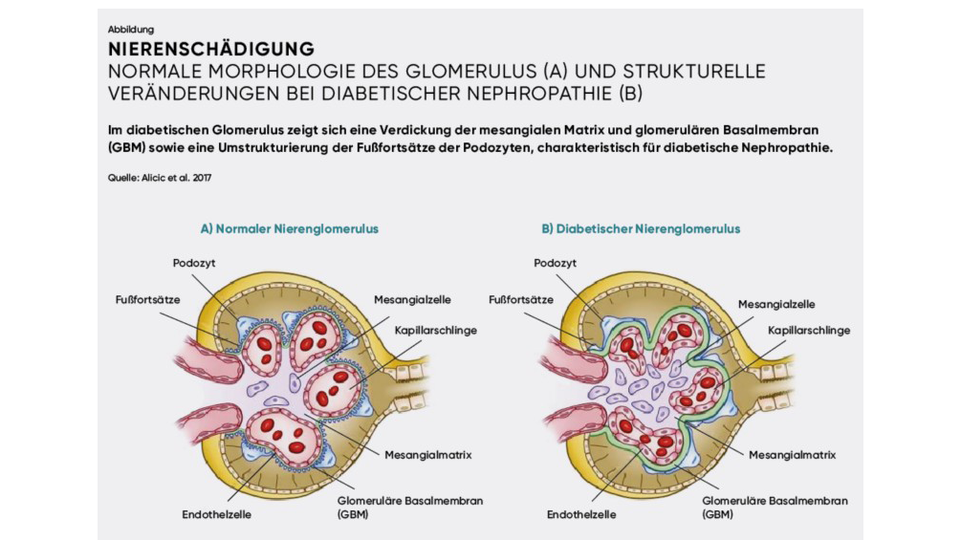
DKD ist durch eine Zunahme der extrazellulären Matrix im glomerulären und tubulären Kompartiment sowie durch eine Verdickung der Basalmembranen gekennzeichnet (siehe Abb., Seite XX). Mit der Zeit führt dies zu Glomerulosklerose, tubulointerstitieller Fibrose und Tubulusatrophie. Schäden der Podozyten, die am Aufbau des glomerulären Filters beteiligt sind und zur Proteinurie beitragen, sind bereits früh im Krankheitsverlauf zu beobachten. Ursächlich sind miteinander verknüpfte metabolische und hämodynamische Mechanismen, darunter oxidativer Stress, Akkumulation von Advanced-Glycation-End-Products (AGEs), erhöhte profibrotische und inflammatorische Zytokine (z. B. TGF-β), Aktivierung des Renin-Angiotensin-Aldosteron-Systems (RAAS) sowie Veränderungen von PKC- und Rho-Kinase-Signalwegen. Die klassische Kimmelstiel-Wilson-Nephropathie tritt nur bei einem Teil der Patient:innen auf. Bei T2D finden sich häufiger diffuse Glomerulosklerosen, vermutlich bedingt durch begleitende arterielle Hypertonie.
Das Risiko für eine DKD wird zudem genetisch von zahlreichen Genen mit kleiner Einzelwirkung beeinflusst. Darüber hinaus werden epigenetische Mechanismen diskutiert, die ebenfalls Einfluss auf Krankheitsentstehung und -verlauf haben. Klinisch interessant ist, dass die Progression der DKD bei T1D besonders stark von der Blutzucker- und Blutdruckkontrolle abhängig zu sein scheint. Diese Annahme wird durch die Daten der DCCT-Studie untermauert, in welcher bei der Hälfte der Patient:innen allein durch eine bessere metabolische Kontrolle keine DKD nachweisbar war, obwohl dies normalerweise bei 80 % der Betroffenen innerhalb von 6 bis 14 Jahren der Fall ist.
Wie präsentiert sich eine DKD?
Leitsymptom der DKD ist die Albuminurie. Bei T1D sollte das Screening erstmals nach fünf Jahren, bei T2D bereits bei Diagnosestellung erfolgen. Ein positiver Befund ist jedoch nicht spezifisch, da Albuminurie auch bei Infekten, Hyperglykämie, schlecht eingestellter Hypertonie, Herzinsuffizienz oder starker körperlicher Belastung auftreten kann. Umgekehrt kann eine DKD auch ohne Albuminurie mit eingeschränkter Nierenfunktion bestehen, möglicherweise durch zusätzliche Arterio- bzw. Arteriolosklerose. Kardiovaskuläre Manifestationen der Makroangiopathie (z. B. arterielle Verschlusskrankheit, Angina pectoris, zerebrale Durchblutungsstörungen) treten häufig vor einer terminalen Niereninsuffizienz auf.
wichtige Beratungstipps
• Blutzucker regelmäßig kontrollieren
• Blutdruck messen
• Nichtrauchen
• Gewicht normalisieren
• Ernährungsempfehlungen einhalten
• Regelmäßige Bewegung
• Kontrollen beim Hausarzt/Diabetologen/Nephrologen
• Medikamente konsequent einnehmen
Die Österreichische Diabetes Gesellschaft (ÖDG) und Österreichische Gesellschaft für Nephrologie (ÖGN) empfehlen in ihrem Positionspapier „Diabetische Nierenerkrankung“ deshalb je nach DKD-Stadium und Progression mindestens 2- bis 4-mal jährliche Kontrollen von HbA1c, Lipiden, Albuminurie bzw. Albumin-Kreatinin-Ratio, Nierenfunktionsparametern und Serumelektrolyten (insbesondere Kreatinin, Harnstoff und Kalium), GFR mittels CKD-EPI-Formel, Blutdruckselbstmessung mit Protokollierung bzw. ambulante 24-h-Blutdruckmessung. Bei einer GFR < 60 ml/min/1,73 m2 sind zusätzlich weitere Parameter empfohlen.
Von Patient:innen selbst wahrgenommene Symptome der fortschreitenden DKD sind unspezifisch und umfassen Müdigkeit, Leistungsabfall, Knochenschmerzen, renale Anämie sowie bei nephrotischem Syndrom Ödeme in den Gliedern bis zum massiven, generalisierten Ödem. Während bei T1D eine diabetische Retinopathie häufig mit DKD assoziiert ist, gilt dies für Patient:innen mit T2D nur bedingt.
So wird DKD diagnostiziert
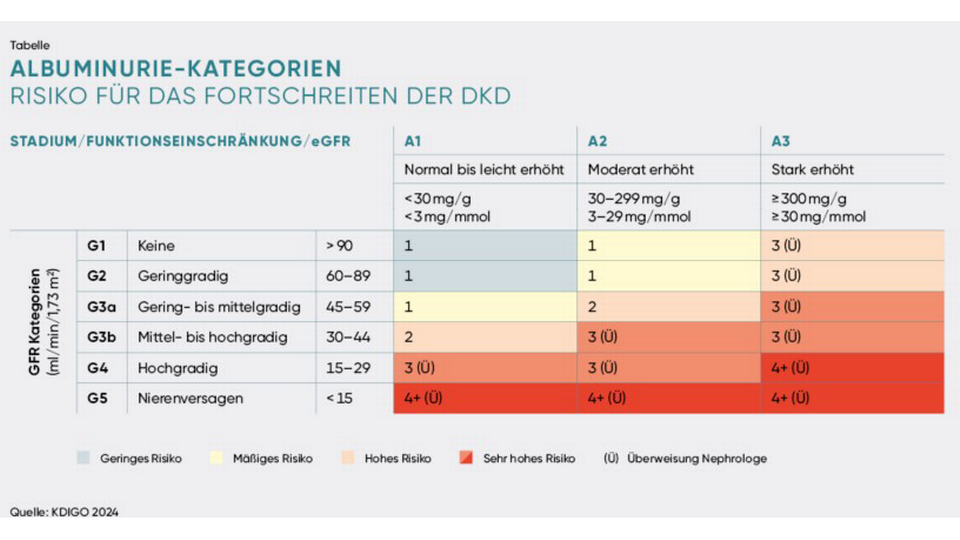
DKD wird anhand einer persistierenden Erhöhung der Harn-Albumin-Ausscheidung (Albumin-Kreatinin-Ratio ≥ 30 mg/g im Morgenurin in zwei hintereinander analysierten Urinproben) und/oder einer reduzierten GFR (< 60 ml/min/1,73 m2) bei vorliegendem Diabetes und dem Fehlen von Zeichen und Symptomen einer anderen primären Ursache für eine Nierenerkrankung diagnostiziert. Semiquantitative Harnstreifentests sind zur Bestätigung und Quantifizierung der Albuminurie nicht ausreichend. Abhängig von Albuminurie und GFR erfolgt anschließend die Stadieneinteilung nach KDIGO, die auch prognostischen Wert besitzt.
häufige fragen an der Tara
Was bedeutet „diabetische Nephropathie“ genau?
Die diabetische Nephropathie ist eine Nierenschädigung infolge von Diabetes mellitus. Durch dauerhaft erhöhte Blutzuckerwerte werden die feinen Blutgefäße in den Nieren geschädigt. Die Filterfunktion verschlechtert sich allmählich.
Woran merke ich, dass meine Nieren betroffen sind?
Frühe Stadien verursachen meist keine Beschwerden. Deshalb sind regelmäßige
Urin- und Blutkontrollen sehr wichtig (Albumin, Kreatinin, GFR).
Ist das heilbar?
Eine bereits entstandene Schädigung der Nieren ist nicht vollständig reversibel. Gleichwohl lässt sich das Fortschreiten mit der richtigen Therapie oft verlangsamen oder stoppen. Früh erkannt ist die Prognose deutlich besser.
Muss ich mit Dialyse rechnen?
Nicht alle Patient:innen entwickeln ein terminales Nierenversagen. Eine gute Therapie kann eine Dialysepflicht viele Jahre hinauszögern oder verhindern.
Warum bekomme ich neue Diabetes-Medikamente, obwohl mein Zucker gut ist?
Einige moderne Medikamente (z. B. SGLT2-Hemmer) schützen die Nieren unabhängig
vom Blutzuckerwert. Sie wirken direkt auf die Nierendurchblutung und Filtration.
Therapeutische Aspekte
Lebensstil- und Ernährungsmaßnahmen
Nichtmedikamentöse Maßnahmen stellen eine grundlegende Säule der Therapie dar . ÖDG und ÖGN sprechen sich für eine angepasste Ernährung mit einer Eiweißzufuhr von etwa 0,8 g/kg Körpergewicht pro Tag aus. Eine weitergehende Eiweißrestriktion zeigt keinen zusätzlichen Nutzen. Da eine sehr hohe Proteinaufnahme die Progression der DKD beschleunigen kann, sollte eine Zufuhr von über 1,3 g/kg/KG vermieden werden. Zusätzlich wird eine Reduktion der Kochsalzzufuhr auf etwa 5 g pro Tag befürwortet. Stark verarbeitete Lebensmittel sind zu vermeiden, auch weil diese oft einen hohen Salzgehalt aufweisen. Weitere Maßnahmen zielen auf metabolische Risikofaktoren ab.
Optimierung der glykämischen Kontrolle
Eine möglichst normnahe Blutzuckerkontrolle ist ein zentraler Bestandteil der Therapie, da sie nachweislich das Auftreten und Fortschreiten der DKD reduziert. In vielen Studien hat sich ein HbA1c-Zielbereich von etwa 6,5–7,5 % als sinnvoll erwiesen. Die Zielwerte sollten jedoch individuell festgelegt werden und Faktoren wie Alter, Komorbiditäten, Hypoglykämierisiko sowie diabetische Folgeerkrankungen berücksichtigen. Mit abnehmender Nierenfunktion steigt das Risiko für Hypoglykämien, weshalb eine engmaschige Überwachung und gegebenenfalls Anpassung der antidiabetischen Therapie erforderlich ist (v. a. Metformin). Die Wahl der Medikamente sollte die aktuelle Nierenfunktion sowie mögliche Kontraindikationen berücksichtigen. SGLT-2-Hemmer sind nach wegweisenden Endpunktstudien wie EMPA-REG-OUTCOME und DAPA-CKD zu einer wichtigen Säule der medikamentösen Therapie geworden. Positive Resultate in Bezug auf renale Endpunkte liegen auch für einige GLP-1-Rezeptoragonisten vor.
Kardiovaskuläre Risikoreduktion
Hypertonie trägt wesentlich zur Progression der DKD bei. Eine konsequente Kontrolle des arteriellen Blutdrucks ist daher von entscheidender Bedeutung (RAAS-Blockade). Überdies ist die DKD eng mit einem erhöhten kardiovaskulären Risiko verbunden.
Daher sollten zusätzliche Risikofaktoren wie Dyslipidämie, Adipositas und Rauchen systematisch behandelt werden. Die Therapie verfolgt somit sowohl nephroprotektive als auch kardioprotektive Ziele. Statine sind, auch wenn sie keine progressionsverzögernde Wirkung hinsichtlich der Nierenfunktion haben, bei den meisten diabetischen Patient:innen mit nicht-dialysepflichtiger DKD indiziert.
Verlaufskontrolle
Verlaufskontrollen umfassen regelmäßige Bestimmungen der Nierenfunktion und Albuminurie. Bei atypischem Verlauf oder Verdacht auf eine nichtdiabetische Nierenerkrankung sollte eine nephrologische Abklärung erfolgen.
Prognose
Eine gute glykämische Kontrolle verlangsamt nachweislich die Progression der DKD. Die individuelle Prognose bleibt allerdings variabel und wird stark durch kardiovaskuläre Komplikationen verkompliziert. Viele Patient:innen mit DKD erreichen die terminale Niereninsuffizienz nicht, da sie vorher an kardiovaskulären Ereignissen versterben. Eine frühzeitige Diagnose und konsequente Kontrolle metabolischer und vaskulärer Risikofaktoren sind daher essenziell, um die Progression der Erkrankung zu verlangsamen und das Outcome zu verbessern.
Quellen
• Alicic RZ, et al.: Diabetic kidney disease: Challenges, progress, and possibilities. Clin J Am Soc Nephrol 2017; 12(12):2032-2045
• Ayodele OE, et al.: Diabetic nephropathy-a review of the natural history, burden, risk factors and treatment. J Natl Med Assoc 2004; 96(11):1445-54
• Diabetes Control and Complications Trial Research Group et al.: The effect of intensive treatment of diabetes on the development
and progression of long-term complications in insulin-dependent diabetes mellitus. N Engl J Med 1993; 329(14):977–86
• Kidney Disease: Improving Global Outcomes (KDIGO) DKD Work Group. KDIGO 2024 Clinical Practice Guideline for the Evaluation
and Management of Chronic Kidney Disease. Kidney Int 2024; 105(4S):S117-S314
• Sourij H, et al.: Diabetische Nierenerkrankung (Update 2023): Positionspapier der Österreichischen Diabetes Gesellschaft und der
Österreichischen Gesellschaft für Nephrologie. Wien Klin Wochenschr 2023; 135(Suppl 1):182-194
Weitere Literatur auf Anfrage