
Die Referentin Dr. Helga Auer-Kletzmayr behandelte zwei Themenkomplexe, die das praktische Wissen und die Beratungskompetenz von Apotheker:innen im Apothekenalltag stärken sollen.
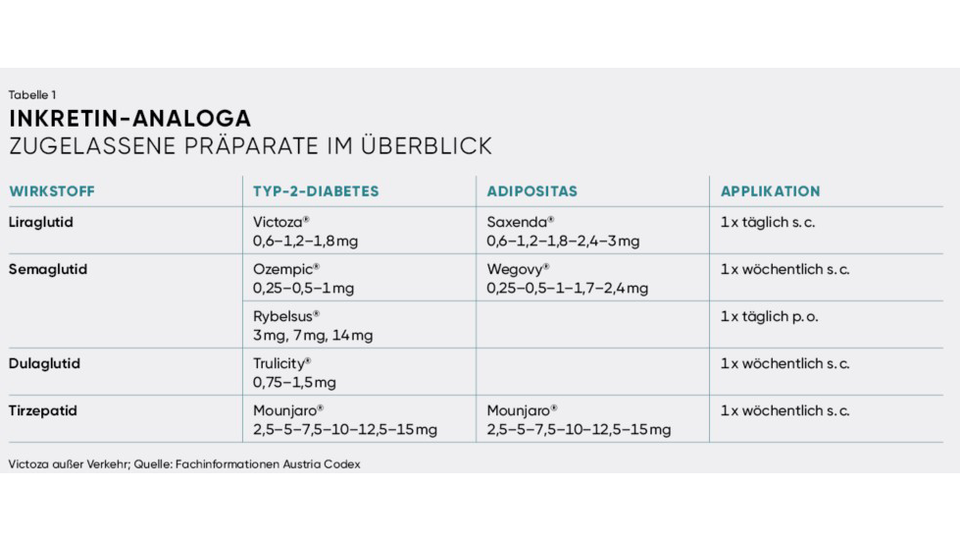
Der aktuelle Stand bei Inkretin-Analoga
Im ersten Teil des Workshops ging es um Inkretin-Analoga. Diese Wirkstoffe werden schon seit Jahren in der Diabetes-Therapie eingesetzt. Vor dem großen Boom um diese „Weight-Loss-Drugs“ waren Personen mit Typ-2-Diabetes oft verärgert, wenn sie Antidiabetika bekamen, die zu spritzen sind. Mit der Erkenntnis, dass diese Arzneistoffe nicht nur positive Effekte auf den Glucosestoffwechsel haben, kardio- und nephroprotektiv sind, sondern auch zu erfreulichem Gewichtsverlust führen, war die Spritzenangst plötzlich vom Tisch und fast jede/r mit Übergewicht wollte diese Arzneimittel probieren. Das hat weltweit zu massiven Lieferproblemen geführt.
Für die Behandlung von Typ-2-Diabetes sind heute die Wirkstoffe Liraglutid, Dulaglutid, Semaglutid und Tirzepatid zugelassen. Das Arzneimittel Victoza® (Liraglutid) wurde vor Kurzem aber vom Markt genommen. Daher stehen jetzt oft Kund:innen vor uns, die das entsprechende Präparat noch am Rezept haben, es aber nicht mehr bekommen. Diese Personen müssen gut beraten werden, da sie von dem einmal täglich zu applizierenden GLP-1-Rezeptoragonisten auf eine der beiden Alternativen Trulicity® oder Ozempic® (Dulaglutid bzw. Semaglutid) umgestellt werden müssen, die nur einmal pro Woche gespritzt werden. Mounjaro® (Tirzepatid) wird von der Krankenkasse für die Diabetes-Therapie noch nicht erstattet.
Adipositas ohne Diabetes wird von der Politik als Lifestyle-Problem eingestuft, weshalb die Kosten für die Adipositas-Therapie mit Liraglutid, Sema-glutid und Tirzepatid nur in Ausnahmefällen von der Krankenkasse übernommen werden. Im Workshop wurden die Tagestherapiekosten besprochen, die je nach Arzneimittel und Dosis zwischen 7,50 und 20 Euro liegen, und als Vergleich ein Snack-Einkauf im Supermarkt herangezogen, der auch schnell zu diesen Geldbeträgen führt. Trotzdem wäre es wünschenswert, dass Personen mit Adipositas die Therapie ihrer chronischen Erkrankung von der Sozialversicherung erstattet bekommen.
Erwartungen richtig einordnen
Die Arzneistoffklasse der Inkretin-Analoga weckt bei von Übergewicht oder Adipositas Betroffenen, aber auch bei Personen mit wenigen Kilos zu viel oft unrealistische Erwartungen und falsche Hoffnungen. Apotheker:innen müssen für ihre Kund:innen eine Lotsenfunktion einnehmen, um Therapiewünsche und Ziele richtig einzuordnen. Realistische Erwartungen, was die Gewichtsabnahme betrifft, und die Botschaft, dass nicht die Zahl auf der Waage entscheidend ist, sollten Teil jedes Beratungsgespräches sein. Bei der Therapie mit Inkretin-Analoga geht es darum, pro-inflammatorisches Viszeralfett abzubauen, dabei aber Muskelmasse nicht zu verlieren. Ausreichende Proteinzufuhr und Krafttraining zum Erhalt der Muskeln müssen unbedingt im Kundengespräch behandelt werden.
Im Workshop wurde daher besprochen, wie eine ideale Mahlzeit – vom Eiweiß und den Ballaststoffen aus geplant, mit Kohlenhydraten erst zum Schluss – für die Patient:innen aussehen kann. Auch dass man unter mediterraner Ernährung nicht Pizza und Pasta versteht, muss an der Tara geklärt werden. Eine ausreichende Flüssigkeitszufuhr, auf die streng geachtet werden muss, kann die Nebenwirkung Verstopfung verhindern. Die langsame Dosissteigerung und der Verzehr kleiner Portionen können Übelkeit und Erbrechen minimieren.
Praxisteil: Penhandhabung, Spritztechnik und Off-Label-Fragen
Für den optimalen Einstieg in die Therapie mit Inkretin-Analoga ist es unerlässlich, dass Pharmazeut:innen den Patient:innen die jeweiligen Pens gut erklären können.
Die Workshop-Teilnehmer:innen konnten mit Demogeräten deren Handhabung ausprobieren, was auch hochmotiviert gemacht wurde. Zum Üben der subkutanen Spritztechnik in Bauch, Oberschenkel oder Oberarm wurden kleine Spritzkissen verwendet – niemand musste sich selbst stechen. Auf den Spritzstellenwechsel bei jeder Injektion müssen die Kund:innen unbedingt hingewiesen werden.
Das korrekte Entlüften vor der ersten Anwendung, die Lagerung vor und nach Anbruch sowie die aktuell empfohlenen Pennnadel-Längen von 4 bis 5 mm wurden besprochen. Auch häufige Fragen an der Tara wurden thematisiert, wie: Kann der Applikationstag verschoben werden? Wie ist bei vergessener Dosis vorzugehen?
Durch widersprüchliche Medienberichte über diese Medikamente ist es auch notwendig, dass Apotheker:innen bei überzogenen Ängsten vor Nebenwirkungen und unbekannten Langzeitfolgen beschwichtigen können. Es gilt, mögliche Risiken der Pharmakotherapie den Gefahren einer lebenslang unbehandelten Adipositas mit unzähligen Folgeerkrankungen gegenüberzustellen. Wenn Kund:innen nach Nahrungsergänzungsmitteln fragen, die mit dem Slogan beworben werden, natürliches GLP-1 zu erhöhen, ist kompetente Auskunft entscheidend: Natürliches GLP-1 wird innerhalb von zwei Minuten im Körper vom DPP-4-Enzym abgebaut. Daher gibt es keine NEM, deren Effekte mit dem der zugelassenen Arzneimittel auch nur ansatzweise vergleichbar sind.
Im Workshop wurde auch nach speziellen Tricks gefragt, die Kund:innen mitunter anwenden: Microdosing, Klicks-Zählen oder das Aufbrauchen der letzten Restdosis aus dem Pen. Bei solchen Off-Label-Praktiken ist pharmazeutische Beratungspflicht gefragt – insbesondere dann, wenn dadurch die empfohlene Haltbarkeitsdauer nach Anbruch des Pens überschritten wird.
Typ-1-Diabetes: Staging & eine neue krankheitsmodifizierende Therapie
Der zweite Teil der Fortbildung gab den Apotheker:innen ein Update zu aktuellen Entwicklungen auf dem Gebiet des Typ-1-Diabetes. Dabei handelt es sich um eine Autoimmunerkrankung, bei der das körpereigene Immunsystem die insulinproduzierenden Betazellen der Bauchspeicheldrüse zerstört. Sobald 80 % der Betazellen ihre Funktion verloren haben, sind die betroffenen Personen auf die exogene Zufuhr von Insulin mittels Pen oder Insulinpumpe angewiesen. Vor Einführung der Insulintherapie (1922) war Typ-1-Diabetes ein Todesurteil.
Personen, die im Laufe ihres Lebens Typ-1-Diabetes entwickeln, werden mit bestimmten Risikogenen der HLA-Klasse II-Genotyp DR3/DR4-DQ8 geboren. Durch irgendein Ereignis kommt es zum Startschuss für den autoimmunen Zerstörungsprozess. Heute weiß man, dass Viruserkrankungen, Enteroviren Coxsackie B, aber auch das SARS-CoV-2-Virus Auslöser des autoimmunen Prozesses sein können. Der Körper bildet daraufhin Autoantikörper gegen bestimmte Strukturen der Betazellen. Diese sind wichtige Biomarker für das Fortschreiten der Erkrankung. Sobald zwei oder mehr unterschiedliche Autoantikörper im Blut nachweisbar sind, steht die Diagnose Typ-1-Diabetes fest.
Seit 2024 wird die Erkrankung in mehrere Stadien unterteilt: In Stadium 1 sind zwei verschiedene Autoantikörper nachweisbar, es herrscht aber noch Normoglykämie. Stadium 2 ist gekennzeichnet von leichter Dysglykämie. Erst im Stadium 3 treten klinische Warnsymptome auf und der Blutglukosespiegel ist hyperglykämisch. Werte von 500 mg/dl oder mehr werden gemessen. Die Insulintherapie muss initiiert werden.
Seit Jänner 2026 ist in der EU mit dem Wirkstoff Teplizumab eine krankheitsmodifizierende Therapie des Typ-1-Diabetes für das Stadium 2 zugelassen. Der Anti-CD3-Antikörper verzögert das Fortschreiten der Erkrankung in das Stadium 3 und somit zur Insulinpflicht um Jahre. Die Behandlung ist für Kinder ab 8 Jahren und Erwachsene zugelassen.
Besonders die Warnsymptome einer Hyperglykämie mit beginnender diabetischer Ketoazidose müssen uns Apotheker:innen bekannt sein, weil Betroffene unmittelbar intensivmedizinische Betreuung benötigen. Diese sind:
• Starker Durst
• Häufiger Harndrang
• Übelkeit, Erbrechen,
Bauchschmerzen
• Sehstörungen
• Gewichtsverlust
Süßlich riechender Atem und eine tiefe, angestrengte Atmung, die Kussmaul-Atmung, sind „red flags“, auf die sofort reagiert werden muss. Notruf 112!
Neugeborenen-Screening auf Diabetes-Typ-1
Seit August 2025 kann auch in Österreich im Rahmen des Neugeborenen-Screenings auf Risikogene für Typ-1-Diabetes getestet werden. Diese Untersuchung wird vorerst an manchen Geburtenstationen in Wien, Niederösterreich und dem Burgenland angeboten. Kinder mit Verwandten ersten Grades mit Typ-1-Diabetes haben ein höheres Risiko, diesen selbst zu entwickeln. 90 % der erstmanifestierten Personen haben allerdings keine Verwandten mit Typ-1-Diabetes. Daher macht es Sinn, das Screening von Neugeborenen der Allgemeinbevölkerung anzubieten. Risikogene zu haben, bedeutet noch nicht, dass man sicher die Erkrankung bekommt. Werden Risikogene detektiert, besteht die Möglichkeit, an Primärpräventionsstudien wie der AVANT1A-Studie teilzunehmen. Kinder mit Risikogenen werden im Rahmen dieser Studie bereits mit 6 Monaten gegen das SARS-CoV-2-Virus geimpft.
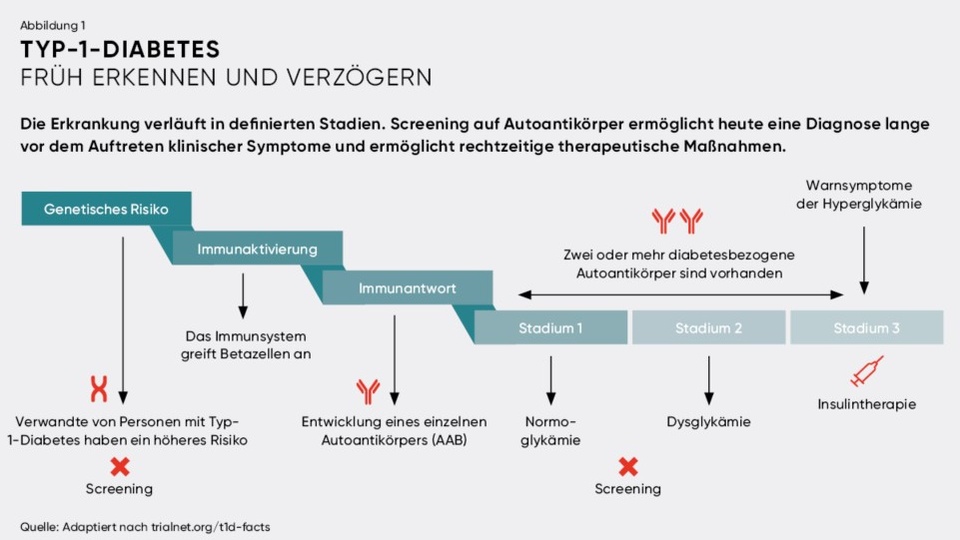
Der Erkrankungsbeginn (early Type-1-D) kann heute durch Screening auf Autoantikörper frühzeitig festgestellt werden, was unter anderem die Entwicklung einer diabetischen Ketoazidose, an der Menschen versterben können, verhindert. Es kann zu verschiedenen Zeitpunkten auf das Vorliegen dieser Biomarker getestet werden: um den zweiten und fünften Geburtstag sowie zwischen 10 und 15 Jahren.
Im Praxisteil zu diesem Part des Workshops konnten die Teilnehmenden das Insulinspritzen und die Applikation des Notfallmedikaments Baqsimi® Nasenpulver (Glucagon) bei Hypoglykämien mit Bewusstlosigkeit üben.
Mit dem neuen bzw. aufgefrischten Wissen können wir Apotheker:innen bestens zu den Themen Diabetes sowie Adipositas beraten.
Quellen
• Update Konsensuspapier Österreichische Adipositas Gesellschaft 2025. DOI: 10.1007/s00508-025-02568-w
• Heuberger C, et al.: Jenseits der Waage, Inkretinbasierte Ernährungstherapie bei Adipositas neu denken, JATROS Diabetologie & Endokrinologie 2025. DOI: 10.24451/arbor.12836
• Ziegler A, et al.: The future of type-1-diabetes-therapy. Lancet 2025; 406(10511):1520-1534
• Freder1k-Studie Österreich „Freder1k“-Studie | MedUni Wien





