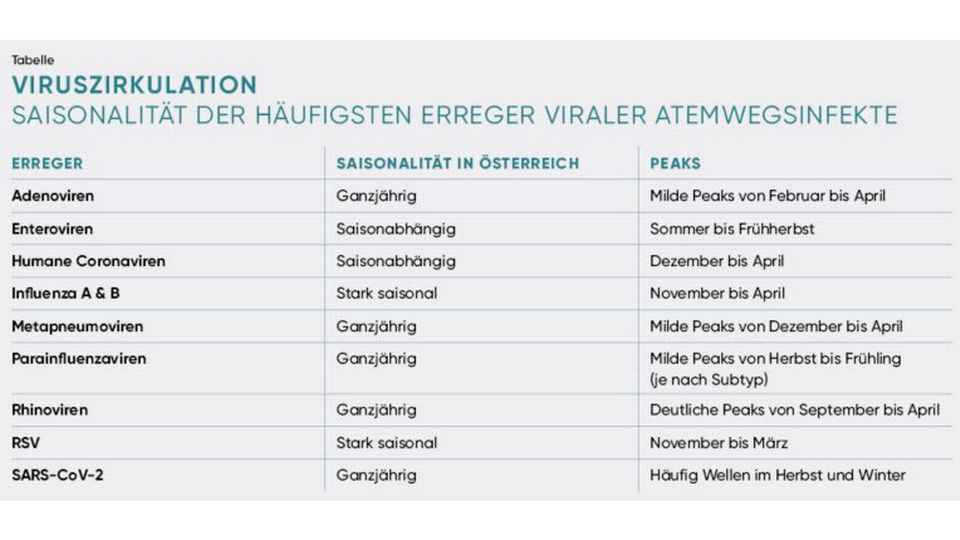
Als grippaler Infekt wird eine akute, meist selbstlimitierende virale Infektion der oberen Atemwege bezeichnet, die häufig mit Schnupfen, Husten und Halsbeschwerden einhergeht. Bei Kindern kommen oft leichtes Fieber und Ohrenschmerzen hinzu. Etwa 50 % der Fälle werden durch einen der vielen Rhinovirus-Serotypen verursacht. Auch Corona-, Influenza- und Parainfluenza-, Entero-, Adeno-, RSV- und Metapneumoviren kommen als Auslöser infrage. Je nach Erreger sind saisonale Häufungen möglich (siehe Tabelle).
Die Diagnose erfolgt meist klinisch ohne Erregernachweis, die Therapie symptomatisch. Eine Antibiotikagabe ist in der Regel nicht indiziert – Ausnahmen bilden bakterielle Infektionen oder Superinfektionen. Dazu zählen zum Beispiel eitrige Mittelohrentzündungen, bakterielle Mandel- und Rachenentzündungen, eitrige Sinusitiden, bakterielle Bronchitiden sowie Pneumonien.
Saisonalität grippaler Infekte
In der kalten Jahreszeit steigen in unseren Breiten die Erkrankungszahlen durch Viren deutlich an. Die Gründe liegen sowohl in veränderten Umweltbedingungen als auch im menschlichen Verhalten (u. a. geschlossene Fenster, vermehrter Aufenthalt in Innenräumen). Auch die geringere Vitamin-D-Produktion kann eine Rolle spielen, da ein Mangel mit einem erhöhten Infektionsrisiko assoziiert ist.
Ein zentraler Faktor ist die Luftfeuchtigkeit: In beheizten Innenräumen – wo die meisten Übertragungen stattfinden – liegt die relative Luftfeuchtigkeit oft nur bei 20 bis 40 %. Dadurch setzen sich Aerosole langsamer ab und viele respiratorische Viren bleiben länger infektiös. Zudem trocknet der schützende Schleimfilm schneller aus und wird viskoser, was die mukoziliäre Clearance und somit die erste Barriere des Körpers gegen Krankheitserreger schwächt. Auch andere Abwehrmechanismen des angeborenen und erworbenen Immunsystems, wie die Produktion antimikrobieller Peptide (Defensine, Lysozym), die Interferon-Antwort oder die Neutralisation durch sekretorisches IgA, laufen weniger effizient ab.
Bakterielle Erreger wie Pneumokokken oder Haemophilus influenzae sind hingegen weniger stark von Umweltbedingungen abhängig und treten ganzjährig auf. Ein saisonaler Anstieg findet dennoch häufig sekundär nach viralen Infekten statt.
Akut, chronisch, rezidivierend?
Ein akuter Infekt tritt plötzlich auf, verläuft über einen begrenzten Zeitraum und klingt in der Regel vollständig ab. Bestehen die Beschwerden länger als zwölf Wochen, spricht man von chronischen Infekten. Diese können wellenförmig mit symptomstärkeren und beschwerdeärmeren Phasen verlaufen. Treten Infekte nach vollständiger Genesung wiederholt auf, bezeichnet man sie als rezidivierend.
Die Häufigkeit akuter Atemwegsinfekte variiert stark zwischen Altersgruppen und Individuen. Was Patient:innen subjektiv als „ständig krank“ empfinden, kann medizinisch unbedenklich sein – und umgekehrt.
Kinder erkranken naturgemäß häufiger. Zum einen ist ihr Immunsystem noch nicht vollständig ausgereift und begegnet vielen Erregern zum ersten Mal. Zum anderen haben sie in Gemeinschaftseinrichtungen engen Kontakt miteinander. So gelten für Kinder etwa drei bis acht Erkältungen pro Jahr als normal, während Erwachsene im Durchschnitt zwei bis vier Mal jährlich an einem banalen Infekt erkranken. Ältere Menschen sind besonders anfällig, da ihre Immunabwehr eingeschränkt sein kann und häufig Grunderkrankungen vorliegen.
Nicht allein die Anzahl der Infekte ist entscheidend, sondern auch ihr Verlauf: Unkomplizierte Infekte mit kurzer Dauer und vollständiger Erholung sprechen für eine normale Immunfunktion, selbst wenn sie häufiger auftreten. Langwierige Verläufe, häufige bakterielle Superinfektionen, ungewöhnliche Lokalisationen oder schlechtes Ansprechen auf Therapien gelten hingegen als Warnsignale und erfordern ärztliche Abklärung.
Ursachen für Rezidivierende Infekte
Die Gründe für erhöhte Infektanfälligkeit sind vielfältig und reichen von alltäglichen Einflussfaktoren bis hin zu seltenen strukturellen oder immunologischen Störungen. Häufig spielen Lebensstil und Umweltbedingungen eine zentrale Rolle: Schlafmangel, chronischer Stress, Nährstoffdefizite, Bewegungsmangel, Rauchen oder Schadstoffbelastung können die Immunfunktion schwächen. Auch die individuelle Exposition – etwa durch häufigen Kontakt zu Kindern, Arbeit im Gesundheitswesen oder enge Wohnsituationen – beeinflusst das Infektrisiko.
Wesentlich seltener, aber klinisch besonders relevant sind Erkrankungen, die die Immunabwehr dauerhaft beeinträchtigen, sodass Infekte aus einer verringerten Erregerelimination des Körpers resultieren.
Anatomische Faktoren
Strukturelle Besonderheiten der oberen Atemwege, wie vergrößerte Rachen- oder Gaumenmandeln, Nasenseptumanomalien, enge Nasenwege oder chronische Sinusverengungen, können die Belüftung und Schleimhautfunktion beeinträchtigen und die mukoziliäre Clearance reduzieren.
Allergien und chronische Atemwegserkrankungen
Allergien (z. B. Heuschnupfen, allergisches Asthma) und chronische Lungenerkrankungen (Asthma, COPD, Bronchiektasen) erhöhen das Risiko wiederkehrender Infekte. Chronische Schleimhautentzündungen und vermehrte Schleimproduktion beeinträchtigen die mukoziliäre Clearance und Erreger können länger in den Atemwegen verbleiben. Zudem ist die lokale Immunabwehr häufig geschwächt, sodass Infektionen oft schwerer und langwieriger verlaufen.
Cystische Fibrose (CF) und Primäre Ciliäre Dyskinesie (PCD)
Die CF ist eine Stoffwechselerkrankung, bei der zähflüssiger Schleim in Lunge, Darm und anderen Organen die Funktion beeinträchtigt. Bei der PCD ist die Reinigungsfunktion der Flimmerhärchen in den Atemwegen gestört. Beide sind angeboren und werden zumeist im Säuglingsalter erkannt. Mildere und atypische Verläufe können sich jedoch auch erst später durch rezidivierende Atemwegsinfekte äußern. Typische Erreger sind beispielsweise Pseudomonas aeruginosa, Staphylococcus aureus oder Haemophilus influenzae. Bei CF treten oft auch extrapulmonale Symptome wie Verdauungsstörungen oder Wachstumsprobleme auf, während PCD meist ausschließlich die Atemwege betrifft.
• Über acht Infekte pro Jahr bei Kindern bzw. über vier bei Erwachsenen
• Ungewöhnlich lange Dauer: > 10 Tage bei Erwachsenen, > 14 Tage bei Kindern oder fehlende Besserung trotz Therapie
• Hohes Fieber: ≥ 40 °C bei Erwachsenen, ≥ 39 °C bei Risikopersonen, ≥ 38 °C bei Säuglingen; Fieber, das länger als drei Tage anhält bzw. nach kurzer Besserung erneut auftritt (Hinweis auf bakterielle Superinfektion)
• Starke, einseitige Schmerzen, z. B. Ohr-, Gesichts- oder Halsschmerzen
• Atemnot, pfeifende Atmung, Brustschmerzen
• Ausgeprägte Schluckbeschwerden, eitrige Beläge im Hals/Rachen
• Wiederkehrende bakterielle Superinfektionen (z. B. Otitiden, Tonsillitiden, Sinusitiden)
• Schlechter Allgemeinzustand, Trinkverweigerung (Kinder), Zeichen der Dehydratation
• Schwere Grunderkrankungen
• Neurologische Symptome: Verwirrtheit, Bewusstseinsstörungen, Nackensteifigkeit etc.
• Hinweise auf Komplikationen: z. B. Verdacht auf Pneumonie, Epiglottitis, Mastoiditis
Primäre Immundefekte (PID)
PID sind eine heterogene Gruppe angeborener Störungen des Immunsystems. Sie werden meist im Säuglings- oder Kindesalter erkannt, können sich in milden Fällen aber auch erst im Jugend- oder Erwachsenenalter bemerkbar machen. Typisch sind häufige, schwere oder schlecht abheilende Infektionen verschiedener Organsysteme. Manche Patient:innen entwickeln zusätzlich Autoimmunerkrankungen oder chronische Entzündungen. Mit einer Prävalenz von etwa 1 : 1.000 sind diese nicht sehr häufig, sollten aber bei wiederkehrenden Infekten ohne erkennbare Ursache abgeklärt werden.
Sekundäre Immundefekte (SID)
SID sind erworbene Schwächen des Immunsystems. Ursachen sind chronische Erkrankungen (z. B. Diabetes, Herz-Kreislauf-, Nieren- oder Lebererkrankungen, Krebs, Autoimmunerkrankungen), Medikamente (z. B. Immunsuppressiva, systemische Glukokortikoide, Chemotherapien), schwere Mangelernährung, höheres Alter oder Infektionen wie HIV. SID sind deutlich häufiger als PID und sollten insbesondere bei Erwachsenen mit rezidivierenden Infekten bedacht werden.
Fazit
Ob akut oder rezidivierend – Infekte der oberen Atemwege sind meist selbstlimitierend. Zur Symptomlinderung eignen sich OTC-Präparate wie Analgetika, abschwellende Nasensprays, Schleimlöser, Antitussiva sowie lokal wirksame Hals- und Rachenpräparate. Auch Lebensstilmaßnahmen, Mikronährstoffe und bestimmte Phytopharmaka können die Abwehr stärken, insbesondere bei wiederkehrenden Infekten. Treten jedoch Red Flags auf (siehe Kasten, links), sind die Grenzen der Selbstmedikation erreicht und eine ärztliche Abklärung ist erforderlich. Apotheker:innen können Patient:innen praxisnah beraten, auf Warnzeichen aufmerksam machen und eine sichere Anwendung der Präparate unterstützen.
Quellen
• Moriyama M, et al.: Seasonality of respiratory viral infections. Annu Rev Virol 2020;7(1):annurev-virology-012420-022445
• Jain N, et al.: Upper respiratory tract infections. Indian J Pediatr 2001; 68(12): 1135–1138
• Barker M: Atemwegsinfektionen. In: Stiller B, et al.: Kardiologie – Pneumologie – Allergologie – HNO
Therapie der Krankheiten im Kindes- und Jugendalter (2024);Springer, Berlin, Heidelberg
• Ballow M, et al.: Secondary immune deficiency and primary immune deficiency crossovers:
Hematological malignancies and autoimmune diseases. Front Immunol 2022; 13: 928062
• de Frel DL, et al.: The impact of obesity and lifestyle on the immune system and susceptibility to
infections such as COVID-19. Front Nutr 2020; 7: 597600
Weitere Literatur auf Anfrage