Als APAT bezeichnet man die intravenöse oder intramuskuläre Verabreichung antiinfektiver Substanzen außerhalb des stationären Settings, also in Pflegeeinrichtungen, Ambulanzen, zu Hause oder in Arztpraxen. Dieses Vorgehen ist vor allem dann relevant, wenn komplexe Erkrankungen längerfristig therapiert werden müssen und keine orale Therapieoption zur Verfügung steht. Wichtigste Basis für die Einleitung einer APAT-Therapie ist die entsprechende Selektion geeigneter Patient:innen durch Expert:innen im Bereich der Infektiologie, in Zusammenarbeit mit Versorgungsstrukturen und medizinischem Personal im niedergelassenen Bereich. Dabei müssen die Art der Infektion, infrage kommende Arzneimittel und der klinische Zustand der Patient:innen berücksichtigt werden. Ebenso entscheidend sind entsprechende Rahmenbedingungen für die extramurale Versorgung wie bspw. eine ausreichende Adhärenz und das soziale Umfeld.
Grundsätzlich kommt eine APAT für alle Infektionserkrankungen ohne orale Therapiemöglichkeit infrage, am häufigsten findet sie jedoch bei Knochen- und Gelenkinfektionen wie Osteomyelitis oder Spondylitis, bei Infektionen des Herz- und Gefäßsystems, Fremdkörper-assoziierten Infektionen, tiefen Abszessen und ZNS-Infektionen ihren Einsatz. Darüber hinaus stellt sie mitunter eine Therapieform für Infektionen mit resistenten Erregern dar, darunter die multiresistente oder extensiv resistente Tuberkulose. Auch in der Behandlung komplexer infektiöser Geschehen im Rahmen der Mukoviszidose spielt die APAT eine Rolle und wurde in einer Publikation 1974 an diesem Patientenkollektiv zum ersten Mal beschrieben.
APAT weltweit
Die Versorgung durch APAT ist global aktuell noch sehr unterschiedlich ausgeprägt. In Irland existiert bspw. seit 2013 ein zentrales APAT-Programm, dem Patient:innen durch alle öffentlichen Spitäler zugewiesen werden können und in dem Daten zudem zentral gesammelt werden. Eine Auswertung dieser Daten mit verschiedensten Kennzahlen wurde 2023 zum zehnjährigen Jubiläum des Programms veröffentlicht. Australien hat die APAT nach dem Pilotprojekt „Hospital in the Home“ (HITH) bereits 1994 etabliert und auch in Spanien hat diese Form der Therapie eine lange Tradition mit eigens erstellten nationalen Leitlinien und über 100 spezialisierten Einrichtungen. Für den deutschsprachigen Raum gibt es seit 2024 mit der AWMF-S1-Leitlinie der Deutschen Gesellschaft für Infektiologie e. V. erstmalig offizielle Handlungsempfehlungen.
Antiinfektiva auf dem Prüfstand
Neben den generellen Überlegungen zur Auswahl eines geeigneten Antiinfektivums bei bakteriellen oder Pilzinfektionen müssen für eine erfolgreiche parenterale Anwendung außerhalb des stationären Bereichs zusätzlich Faktoren besonders berücksichtigt werden. Als wichtigste Kriterien gelten grundsätzlich eine große therapeutische Breite, ein möglichst schmales Spektrum zur gezielten Therapie, eine einfache Handhabung, möglichst lange Dosisintervalle, eine kurze Infusionsdauer sowie eine gute Gewebepenetration.
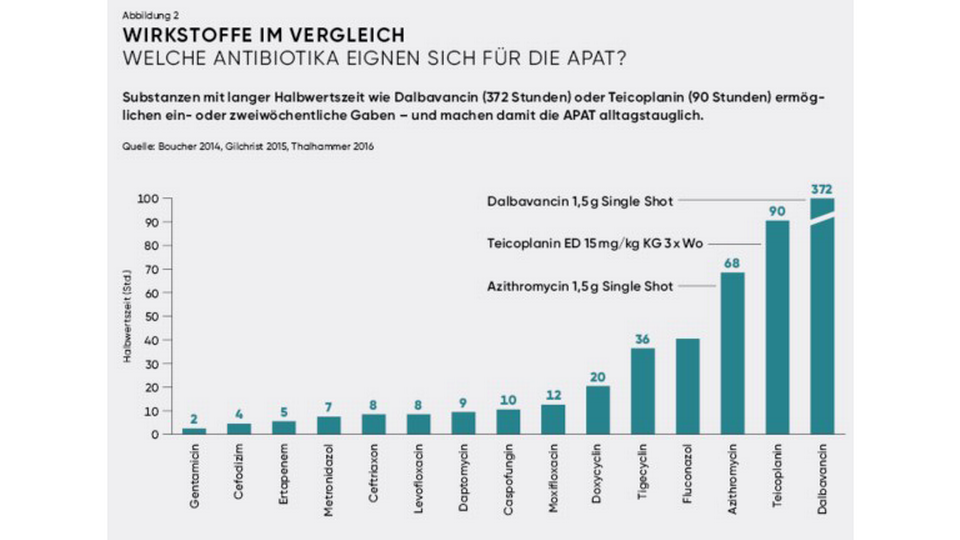
Dabei haben sich in den letzten Jahren vor allem Substanzen mit einer deutlich verlängerten Halbwertszeit immer mehr etabliert, da das Verabreichungsintervall in diesen Fällen signifikant erhöht werden kann. Für das Lipoglykopeptid-Antibiotikum Dalbavancin ist eine Aufsättigung an Tag 1 und Tag 8 für eine achtwöchige Therapie bzw. off-label eine zweiwöchentliche Gabe bei längerer Therapiedauer ausreichend. Demgegenüber steht bspw. das APAT-Schema von Teicoplanin, welches dreimal wöchentlich verabreicht wird. Die lange Halbwertszeit von bis zu 14 Tagen (ca. 372 Stunden) ist auf die hohe Plasmaproteinbindung von Dalbavancin von 93 % sowie seine Lipophilie und somit ausgeprägte Gewebeverteilung zurückzuführen.
Wie andere Glykopeptide ist Dalbavancin ausschließlich im grampositiven Bereich wirksam, u. a. auch gegen Methicillin-resistente Staphylococcus aureus (MRSA)-Isolate und Methicillin-resistente Koagulase-negative Staphylokokken (KNS). Offiziell zugelassen ist es für komplizierte Haut- und Weichteilinfektionen, aufgrund seiner Anreicherung in Knochen, Synovia und Synovialflüssigkeit sowie seiner Wirksamkeit gegenüber Biofilmen findet es off-label jedoch auch immer breiteren Einsatz im orthopädischen Bereich, bei Endokarditiden oder Gefäßkatheter-assoziierten Infektionen. Bei der Verabreichung ist besonders auf die korrekte Trägerlösung zu achten. Da es mit 0,9 %ige Kochsalzlösung zu Ausfällungen kommen kann, darf als Infusionslösung nur 5 %ige Glucose verwendet werden.

Chemisch-physikalische Aspekte
Da die APAT neben der Anwendung in Praxen oder Ambulanzen unter Umständen auch im heimischen Umfeld oder in einer Pflegeeinrichtung stattfinden kann, muss das Antiinfektivum diesen unterschiedlichen Bedingungen auch chemisch-physikalisch gerecht werden. Soll die Applikation bspw. als Dauerinfusion erfolgen, so sind Stabilitätsdaten für einen Zeitraum von mindestens 24 Stunden bei Raumtemperatur bzw. unter Umständen bei „körpernahen Temperaturen“ (z. B. für den Einsatz in Elastomerpumpen) unerlässlich. Auch die Art und Materialzusammensetzung des Infusionssystems, mögliche Lösungsmittel und die Stabilität bei verschiedenen Konzentrationen müssen in entsprechende Überlegungen miteinbezogen werden. So gibt es bspw. Daten, die darauf hinweisen, dass Ampicillin/Sulbactam, Meropenem sowie Ceftazidim bei Raumtemperatur oder darüber liegenden Temperaturen und bei längerer Infusionsdauer (z. B. über 6 Stunden für Meropenem) instabil sein können. Die klinische Relevanz dieser Daten wurde noch nicht strukturiert untersucht, allerdings wird empfohlen, diese Hinweise trotzdem in die Substanzauswahl miteinzubeziehen.
Zentral oder peripher
Entscheidend für die Verabreichung des Antiinfektivums und die Reduktion von Komplikationen im außerstationären Setting ist außerdem die Wahl eines geeigneten Gefäßzugangs. Diese hängt im Wesentlichen von der Patientin/dem Patienten, der geplanten Therapiedauer und der zu verabreichenden Substanz ab. Es wird dabei meist zwischen einem Midline-Katheter (peripher), einem Peripherally Inserted Central Catheter (PICC) und einem Portsystem (jeweils zentral) entschieden. Die AWMF-Leitlinie gibt zur Orientierung eine Einteilung nach geplanter Dauer der APAT, laut der ein Portsystem bspw. für Therapiezeiträume von über einem Monat oder bei bestehender Indikation für eine gleichzeitige parenterale Ernährung geeignet ist (siehe Abbildung 1). Vorteil des ebenfalls zentral mündenden PICCs (Liegedauer bis zu drei Monate) ist die Möglichkeit, ihn ohne chirurgische Intervention anlegen und entfernen zu können. Ein PVK gilt in den meisten Fällen aufgrund der kurzen Liegedauer nur in Ausnahmefällen als geeignet, kann jedoch bspw. für die Dalbavancingabe in Ambulanzen oder Praxen zur Anwendung kommen. Für die periphere Gabe stellen Arzneistoffe mit venenreizendem Potenzial (z. B. Vancomycin, Aciclovir oder Gentamicin) eine zusätzliche Einschränkung dar, hier sollte nach Möglichkeit jedenfalls ein zentraler Zugang bevorzugt werden.
Ökonomische Bedeutung der APAT
Eine retrospektive kanadische Studie hat die Kosteneinsparung der APAT im Vergleich zu einer gematchten stationären Kohorte mit 40 % angegeben und auch eine britische Studie zeigte über verschiedene Indikationen und Verabreichungsarten hinweg signifikante ökonomische Vorteile dieser Art der ambulanten Versorgung. Für Deutschland zeigten Daten der K-APAT Studie eine Einsparung von 1.782 stationären Krankenhaustagen bei der Behandlung von insgesamt 78 Patient:innen und damit das Potenzial, Krankenhausbetten für einen anderweitigen Bedarf freizuhalten.
Neben der Kosteneinsparung sprechen jedoch auch andere Faktoren für den Verabreichungsweg im extramuralen Bereich. So besteht für Patient:innen eine höhere Lebensqualität durch den Erhalt der eigenen Alltagsumgebung, sie können mitunter leichter wieder einem Beruf nachgehen und zeigen in den meisten Fällen eine positive Compliance. Das Risiko für nosokomiale Infektionen ist naturgemäß reduziert und der Selektionsdruck auf Bakterien sinkt. Die APAT gilt laut mehrerer Studien als sehr sichere Therapieform, wenn die initiale Eignungsprüfung sorgfältig durchgeführt wird, ein Entlassungsplan vorhanden ist und eine Anbindung an eine infektiologische Klinik und damit ein geeignetes Monitoring gewährleistet ist. Wichtig ist außerdem, dass AMS-Prinzipien auch bei der APAT konsequent eingehalten und angewendet werden. Darunter fallen u. a. eine leitliniengerechte Diagnostik, die korrekte Auswahl des Antiinfektivums, eine laufende Evaluation oraler Therapiemöglichkeiten sowie die korrekte Dosierung und Dauer der Therapie. Für die Zukunft ist damit zu rechnen, dass die ambulante Versorgung mit parenteralen Antiinfektiva auch in Österreich an Bedeutung gewinnen wird. Seit kurzem ist Dalbavancin bspw. generisch erhältlich und die Kosten für eine Therapie sind damit deutlich gesunken. Neben der Reduktion stationärer Aufenthalte und Infusionstermine macht das die APAT zu einer auch ökonomisch immer sinnvolleren Therapieform.
Quellen
• S1-Leitlinie: Ambulante parenterale Antiinfektivatherapie (APAT). AWMF-Reg.Nr. 092-004,Version 1.2., Fassung vom 20.11.2024
• AC Fachinformation Xydalba®, Stand der Information Mai 2025
• Gilchrist M, et al.: Outpatient parenteral antimicrobial therapy and antimicrobial stewardship: challenges and checklists. J Antimicrob Chemother 2015; 70(4): 965-970
• Jenkins A, et al.: Widening the net: a literature review of antimicrobial agents with potential suitability for outpatient parenteral
antimicrobial therapy services-the importance of storage and stability. Eur J Hosp Pharm 2023; 30(2): 64-69
• Wolie ZT, et al.: Current practices in outpatient parenteral antimicrobial therapy programmes: an international multi-centre survey. JAC Antimicrob Resist 2025; 7(3): dlaf075
Weitere Literatur auf Anfrage