
Schwangerschaft und Stillzeit markieren eine der intensivsten Phasen im Leben einer Frau. Vorfreude, Unsicherheit und der Wunsch, alles richtig zu machen – ein Spannungsbogen, der es werdenden oder gerade frischgebackenen Müttern kaum möglich macht, Ruhe einkehren zu lassen oder sich in ihren Entscheidungen sicher zu fühlen. Hinzu kommt eine Vielzahl möglicher körperlicher Beschwerden, die individuell sehr unterschiedlich erlebt werden, viele Frauen jedoch zusätzlich belasten.
So ist es nur verständlich, dass sich unsere Kundinnen in dieser vulnerablen Phase einen Anlaufpunkt wünschen, an dem sie souverän zu natürlichen Behandlungsmöglichkeiten beraten werden und sich dort jederzeit an Fachpersonal wenden können.
Unsere Aufgabe besteht darin, gemeinsam mit der Kundin einzuordnen, welche Beschwerden sich mit pflanzlichen Mitteln sinnvoll begleiten lassen – und wo deren Grenzen liegen. Der zentrale Widerspruch bleibt dabei bestehen: Natürlich bedeutet nicht automatisch sicher. Welche Phytopharmaka sind vertretbar? Warum ist die Datenlage oft unklar? Und wie gehen wir professionell damit um, wenn Evidenz fehlt und traditioneller Gebrauch mit regulatorischen Vorgaben kollidiert?
Indikationsbezogener Überblick – Tradition, Evidenz & Rechtsstatus
Vorwegzunehmen ist die Tatsache, dass die Beratung einer schwangeren oder stillenden Frau einfühlsam und risikobedacht zu erfolgen hat. Im Zweifelsfall ist immer eine Ärztin/ein Arzt zu konsultieren – Warnsignale wie Fieber, Blutungen, Krämpfe oder stärkeres Unwohlsein gehören niemals auf eigene Faust behandelt. Im Anschluss ein Überblick über die gängigen Indikationen, deren traditionelle Behandlung, die vorliegende Evidenz und ein daraus resultierendes Beratungsfazit.
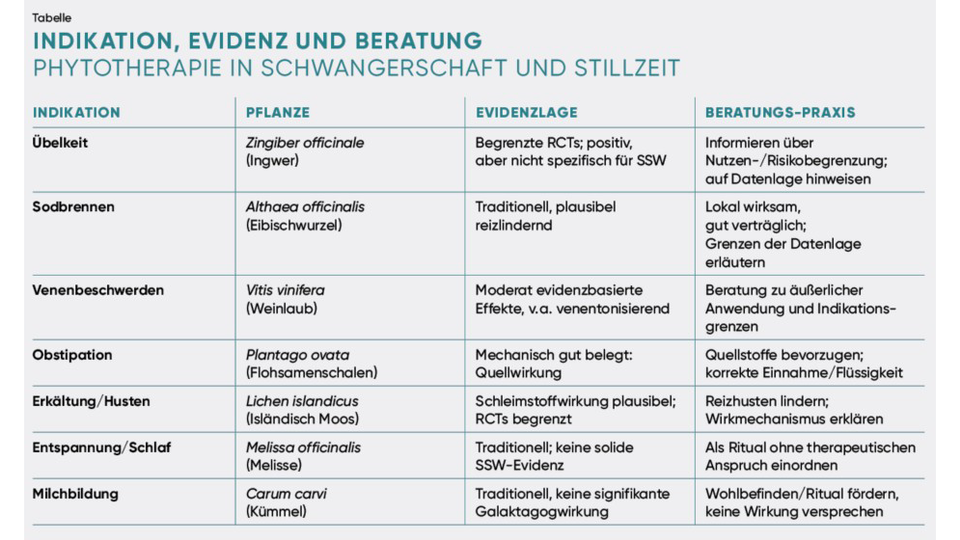
Schwangerschaftsübelkeit
Traditionell wird vor allem Ingwer zur Behandlung von Schwangerschaftsübelkeit eingesetzt. Die Evidenz ist vergleichsweise gut: Mehrere randomisierte Studien und Metaanalysen zeigen, dass etwa 1 g Ingwerwurzelstock pro Tag die Übelkeit bei leichten Formen signifikant reduzieren kann.1,2 Hinweise auf teratogene Effekte liegen bei üblicher Dosierung nicht vor.1–3 In Österreich ist Ingwer als pflanzliches Arzneimittel mit entsprechender Indikation zugelassen.4 Andere pflanzliche Maßnahmen (z. B. Pfefferminze, Kamille, Aromatherapie) beruhen überwiegend auf traditioneller Anwendung bei begrenzter Evidenz, können aber trotzdem als wohltuend empfunden werden.
Beratungs-Praxis
Ingwer ist bei milder Emesis gravidarum eine evidenzbasierte Option; bei länger anhaltender oder schwerer Symptomatik ist ärztliche Abklärung erforderlich.
Sodbrennen/dyspeptische Beschwerden
Bei leichten säurebedingten Beschwerden stehen Schleimstoffdrogen im Vordergrund. Eibischwurzel und Isländisch Moos bilden einen schützenden Film auf der Schleimhaut und gelten in Schwangerschaft und Stillzeit als gut verträglich.5,6 Kamille kann aufgrund entzündungshemmender und spasmolytischer Effekte unterstützend wirken, die Evidenz ist jedoch begrenzt.7 Melisse zeigt Nutzen bei funktioneller Dyspepsie, spezifische Studiendaten zur Schwangerschaft fehlen.8 Pfefferminze kann gastroösophagealen Reflux verstärken und ist oral nicht die erste Wahl.9
Beratungs-Praxis
Schleimstoffdrogen bevorzugen; im Zweifelsfall ärztlich abklären.
Erkältung & Husten
Bei unkomplizierten Erkältungen gilt es, Symptome zu lindern. Schleimstoffdrogen wie Eibischwurzel und Isländisch Moos wirken reizlindernd bei trockenem Reizhusten und Halskratzen und sind traditionell gut etabliert.10,11 Thymian zeigt sekretolytische und antimikrobielle Effekte; die Datenlage zur innerlichen Anwendung in der Schwangerschaft ist begrenzt, äußerliche Anwendungen gelten als vertretbar.12,13 Echinacea kann kurzfristig eingesetzt werden, eine routinemäßige Anwendung wird aufgrund mangelnder Datenlage nicht empfohlen.14
Beratungs-Praxis
Schleimstoffdrogen bevorzugen; bei Fieber, Dyspnoe oder langfristigen Symptomen ärztliche Abklärung.
Venenbeschwerden (Beine/Hämorrhoiden)
Venenbeschwerden treten in der Schwangerschaft häufig auf und werden primär konservativ behandelt. Phytotherapeutisch kommen Rosskastaniensamen und rotes Weinlaub mit venentonisierenden und antiödematösen Effekten infrage.15,16 Für die Schwangerschaft ist die Datenlage zur innerlichen Anwendung begrenzt; standardisierte Extrakte werden daher überwiegend zur äußerlichen Anwendung empfohlen.15,16 Hamamelis wird traditionell äußerlich bei venösen Beschwerden eingesetzt und gilt als gut verträglich.17 In Österreich sind entsprechende Präparate als pflanzliche Arzneimittel zugelassen bzw. registriert.18
Beratungs-Praxis
Basis bleiben nichtmedikamentöse Maßnahmen (Bewegung, Kompression). Phytotherapie kann äußerlich ergänzen; bei Schmerz, Entzündung oder einseitiger Schwellung ist ärztliche Abklärung erforderlich.19
Obstipation
Obstipation ist in der Schwangerschaft häufig und wird primär nichtmedikamentös behandelt (Ballaststoffzufuhr, ausreichende Flüssigkeit, Bewegung). Phytotherapeutisch kommen Quellstoffe wie Flohsamenschalen infrage, die das Stuhlvolumen erhöhen und die Darmpassage anregen; sie gelten bei ausreichender Flüssigkeitszufuhr als geeignet.20 Leinsamen wirken ebenfalls als Quellstoff und sollten einschleichend angewendet werden.21 Anthranoid-haltige Laxanzien (z. B. Sennesblätter/-früchte) sind laut EMA/HMPC in der Schwangerschaft kontraindiziert und dürfen nicht angewendet werden.22
Beratungs-Praxis
Quellstoffe als Mittel der Wahl; bei Persistenz oder Alarmzeichen ärztliche Abklärung.
Schlafstörungen
Schlafstörungen sind in Schwangerschaft und Stillzeit häufig; nichtmedikamentöse Maßnahmen (Schlafhygiene, Entspannung, etc.) sind Therapie der ersten Wahl.23,24 Sedierende Phytopharmaka wie Baldrianwurzel, Hopfenzapfen, Melissenblätter oder Lavendelöl werden von der EMA/HMPC nicht für die arzneiliche Anwendung empfohlen, da keine ausreichenden Sicherheitsdaten vorliegen.25–28
Beratungs-Praxis
Unabhängig davon können Melissen- oder Lavendeltee als traditionell verwendete, niedrig dosierte Getränke im Rahmen eines beruhigenden Abendrituals angeboten werden – nicht als Therapie, ohne sedativen Anspruch und unter Hinweis auf die begrenzte Datenlage.
Was die Fachinfo aussagt
Abschnitt 4.6 „Fertilität, Schwangerschaft und Stillzeit“ ist ein rechtlich verbindlicher Teil jeder Fachinformation und dient ausschließlich der Risiko- und nicht der Nutzenbewertung.1 Formulierungen wie „nicht empfohlen“ oder „mangels ausreichender Daten“ bedeuten nicht, dass ein Schaden zu erwarten ist, sondern dass keine ausreichenden Informationen vorliegen, um Sicherheit zu garantieren. Der Mangel an Studiendaten führt daher häufig zu defensiven Texten.
QUELLE
1 gemäß Richtlinie 2001/83/EG, umgesetzt im österreichischen Arzneimittelgesetz
Geburtseinleitung/Hebammencocktail
Der sogenannte Hebammencocktail bezeichnet eine nicht-medikamentöse Form der Geburtseinleitung, deren wesentlicher Bestandteil Rizinusöl ist. Die Wirkung wird über den Metaboliten Rizinolsäure erklärt, der Prostaglandinrezeptoren stimuliert und neben Uteruskontraktionen häufig Diarrhoe verursacht.29,30 Die aktuelle deutschsprachige Leitlinie zur Geburtseinleitung empfiehlt Rizinusöl nicht für den ambulanten Einsatz und sieht eine Anwendung allenfalls im Rahmen von Studien.29 Systematische Reviews zeigen eine lückenhafte und z. T. widersprüchliche Evidenz bei relevanten gastrointestinalen Nebenwirkungen.30
Beratungs-Praxis
Der Hebammencocktail ist kein harmloses Hausmittel, sondern eine Form der Geburtseinleitung und sollte außerhalb kontrollierter Settings nicht empfohlen werden.
Milchbildung (Galaktagoga)
Zur Unterstützung der Milchbildung werden traditionell sogenannte Galaktagoga eingesetzt, insbesondere Fenchel, Anis, Kümmel und Geißraute. Die EMA/HMPC stuft diese Anwendungen überwiegend als traditionell ein; für eine arzneiliche Wirksamkeit zur Steigerung der Milchmenge liegen keine ausreichenden klinischen Belege vor.31–33
Systematische Reviews zeigen eine heterogene und insgesamt schwache Evidenz für pflanzliche Galaktagoga.34
Beratungs-Praxis
Stilltees können als Teil eines Trink- und Entspannungsrituals empfohlen werden, nicht als Therapie, unter Hinweis auf die begrenzte Datenlage. Grundlage der Milchbildung bleiben korrektes Anlegen, Stillfrequenz und Beratung; bei langfristigen Problemen fachliche Abklärung.34,35
Regulatorischer Rahmen & pharmazeutische Verantwortung
Was ist all diesen Indikationen gemeinsam? In vielen Fällen ist eine Linderung der Symptome durch pflanzliche Heilmittel möglich – allerdings vermittelt durch Traditionswissen und deutlich seltener durch klinische Evidenz, v. a. im Kontext von Schwangerschaft und Stillzeit. Der Begriff „well-established use“ bezeichnet einen klar definierten regulatorischen Begriff des europäischen Arzneimittelrechts und setzt eine wissenschaftlich anerkannte Studienlage voraus. Dem gegenüber steht der „traditional use“, der auf Erfahrungswissen basiert und oft sehr praxisnah im Versorgungsalltag verankert ist. Genau hier entsteht das Spannungsfeld, in dem sich pharmazeutisches Fachpersonal bewegt: Beratung aus Erfahrungswissen im Gegensatz zu gesetzlicher Regulation und Haftung. Gerade Schwangerschaft und Stillzeit unterstreichen diesen Konflikt – eine besonders vulnerable Patientinnengruppe, die oft explizit nach Traditionswissen verlangt und gleichzeitig auf höchste Sicherheitsstandards angewiesen ist.
Pharmazeutische Verantwortung bedeutet in diesem Kontext, beide Ebenen kenntlich zu machen, transparent zu kommunizieren und professionell auszubalancieren.
Warum die Daten fehlen – ethische und methodische Grenzen
Nun mag ein Ruf nach vermehrten, besseren Studiendaten laut werden. Doch erneut ergibt sich der Konflikt, dass Schwangerschaft und Stillzeit eine besonders schützenswerte Patientinnengruppe betreffen, für die randomisierte klinische Studien ethisch und praktisch kaum durchführbar sind. Beobachtungsdaten existieren zwar vereinzelt, sind jedoch oft heterogen oder nicht systematisch publiziert. Die verfügbare Evidenz ist dadurch eher dünn.
Was die Erhebung von Daten ebenfalls schwierig gestaltet, ist die Tatsache, dass Pflanzenextrakte sehr komplexe Vielstoffgemische sind, die entweder gar nicht oder nur sehr schwer zu standardisieren sind. Die Studiendesigns gestalten sich so aufwendig und kostenintensiv, dass Firmen nicht in der Lage oder gewillt sind, die finanzielle Belastung zu tragen. Der Disclaimer „Die Anwendung wird nicht empfohlen, da keine ausreichenden Daten vorliegen“ ist ein rechtlich und ethisch defensiver, ökonomisch allerdings nachvollziehbarer Umgang mit Unsicherheit.
Das Ergebnis sind begrenzte Erkenntnisse bei gleichzeitig steigendem Klärungsbedarf in der Beratungspraxis. Genau hier entsteht ein Gegensatz, der die aktuelle Auseinandersetzung mit Phytopharmaka wesentlich prägt.
Beratung in der Apotheke – zwischen Risiko und Vertrauen
Wie gestalten wir an der Tara eine Beratungsrealität, in der wir dem Wunsch unserer Kundin nach wirksamen und möglichst schonenden Optionen gerecht werden, uns aber gleichzeitig im vorgegebenen gesetzlichen Rahmen bewegen?
Die Strategie liegt in einer realistischen Nutzen-Risiko-Einschätzung und der gekonnten Kommunikation derselben. Unsere Kundinnen profitieren weder von stundenlangen Ausführungen des Arzneimittelgesetzes noch von falscher Zurückhaltung.
Der Schlüssel liegt darin, nachweislich nützliche Pflanzenpräparate zu priorisieren (plausible Datenlage oder langjährige Anwendungserfahrung), systemische Risiken zu minimieren (indem man vorzugsweise lokal arbeitet), die Anwendungsdauer möglichst kurz zu halten und der Kundin zu vermitteln, den Krankheitsverlauf aufmerksam zu verfolgen. Ärztlicher Rat ist im Zweifelsfall lieber früher als später einzuholen. So wird Beratung nicht zum Risiko, sondern zu einem Sicherheits- und Vertrauensanker, der sowohl die Patientin als auch das pharmazeutische Fachpersonal entlastet. Zwischen regulatorischen Vorgaben und gelebter Praxis entsteht so kein Widerspruch, sondern Gestaltungsspielraum. Phytotherapie kann auch in Schwangerschaft und Stillzeit sinnvoll eingesetzt werden – nicht als Versprechen, sondern als begleitendes Angebot. So bleibt Beratung menschlich, fachlich fundiert und zuversichtlich.
Quellen
1 Viljoen E, et al.: A systematic review and meta-analysis of the effect and safety of ginger in the treatment of pregnancy-associated nausea and vomiting. Nutr J 2014; 13: 20
2 Ding M, et al.: The effectiveness and safety of ginger for pregnancy-induced nausea and vomiting: a systematic review. Women Birth 2013; 26(1): e26–e30
3 European Medicines Agency (EMA), HMPC. Community herbal monograph on Zingiber officinale Roscoe, rhizoma.
4 Bundesamt für Sicherheit im Gesundheitswesen (BASG). Fachinformation Zintona® (Z.Nr. 1-18282).
5 European Medicines Agency (EMA), HMPC. Community herbal monograph on Althaea officinalis L. radix.
Weitere Literatur auf Anfrage





