
Eine Wunde entsteht durch Zellschädigung, Zerstörung und Trennung von Körpergewebe und beschreibt einen pathologischen Zustand, der oft mit einem Substanzverlust sowie einer Funktionseinschränkung verbunden ist. Um eine Infektion zu vermeiden, ist eine schnelle und adäquate Wundversorgung von höchster Bedeutung. Unser Organismus ist stets bestrebt, jede Schädigung der Haut so schnell wie möglich wieder zu verschließen, um die Schutzfunktion wiederherzustellen. Die Haut ist ein lebenswichtiges Organ und ist mit einer Fläche von 1,5–2 m² das größte Einzelorgan unseres Körpers. Ihr Gewicht beträgt ohne Einrechnung des subkutanen Fettgewebes etwa 3,5–4 kg; inklusive Fettgewebe können Werte bis ca. 10 kg erreicht werden.
Phasen der Wundheilung
Die Wundheilung durchläuft unterschiedliche Phasen (siehe Abbildung, oben). Es ist ein biologischer Prozess, der bei jeder Verletzung automatisch in Gang gesetzt wird. Diese Heilungsphasen werden bei chronischen und akuten Wunden gleichermaßen ausgelöst. In der Reinigungs-, Inflammations- oder Exsudationsphase kommt es zu einer Ausschwemmung von Zelltrümmern und Bakterien. Um einen weiteren Blutverlust zu vermeiden, bewirken zelleigene Substanzen eine Engstellung der Gefäße. Im Anschluss wird das Gerinnungssystem aktiviert, das Fibrinnetz wird ausgebildet und der Blutfluss kommt somit ganz zum Stillstand. In diesem Stadium treten typische Entzündungssymptome wie Rötung, Schwellung, Überwärmung und Funktionsverlust auf. Bei akuten Wunden dauert diese Phase der Wundheilung in der Regel zwischen einem und fünf Tagen, wobei sie im unkomplizierten Verlauf häufig nach etwa drei bis vier Tagen abgeschlossen ist.
In der Granulations- oder Proliferationsphase kommt es zur Gefäßneubildung und die Wunde wird mit neu entstehendem Gewebe aufgefüllt. Die Wunde ist jetzt durch die Ansammlung von Kapillaren tiefrot gefärbt, gekörnt, feucht glänzend und das Gewebe ist gut durchblutet. Hier ist zu beachten, dass die Kapillaren noch sehr empfindlich sind und daher besonders vorsichtig und atraumatisch behandelt werden müssen. Die Wunde sollte mit entsprechenden Auflagen geschützt und feucht gehalten werden.
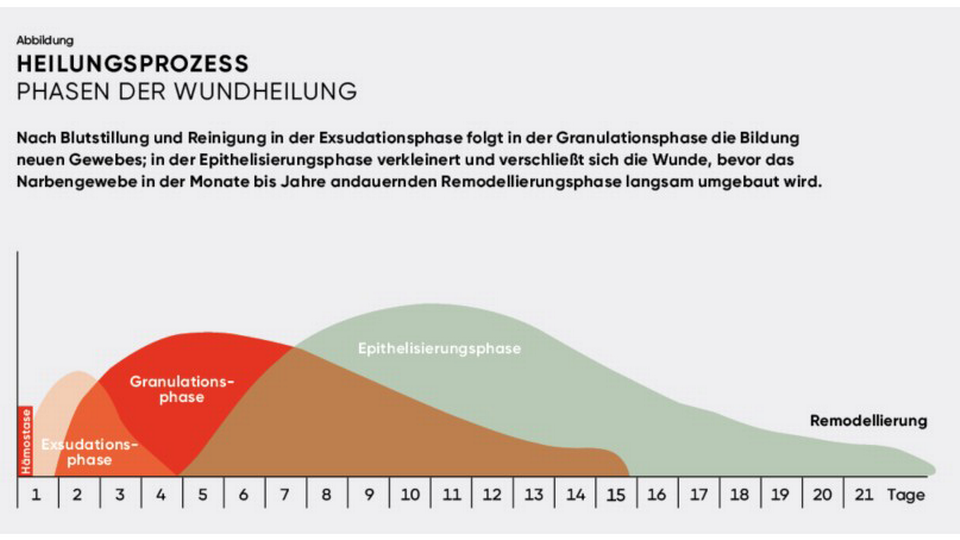
In der abschließenden Regenerations- oder Epithelisierungsphase kontrahiert sich der Wundrand und vom Rand wandern langsam Epithelzellen ein. Die Wunde wird kleiner. Schlussendlich kommt es zu einer Umwandlung von Granulationsgewebe in faserreiches Narbengewebe und die Wunde verschließt sich vollständig.
An die Epithelisierungsphase schließt sich die Remodellierungsphase (Maturation) an, die in der modernen Wundlehre als eigenständige vierte Phase der Wundheilung gilt. In dieser Phase wird das zunächst ungeordnete Narbengewebe über Monate bis Jahre schrittweise umgebaut: Kollagenfasern werden reorganisiert, überschüssige Gefäße zurückgebildet und die Zugfestigkeit des Gewebes erhöht. Dieser Prozess erklärt, warum eine Narbe erst nach bis zu einem Jahr oder länger ihre endgültige Beschaffenheit erreicht.
Das entstehende Narbengewebe verändert sich in den folgenden Monaten sichtbar: Zunächst ist es rötlich gefärbt und überragt das umliegende Hautniveau. Nach einiger Zeit kommt es zu einer Straffung der Haut und die Narbe wird heller. Die Narbe ist im Vergleich zum umliegenden gesunden Gewebe weniger elastisch, da die Kollagenfasern im Narbengewebe parallel zur Epidermis ausgerichtet sind und das für gesunde Haut typische dreidimensionale Korbgeflecht-Muster fehlt. Weitere Unterscheidungen zu normaler Haut sind das Fehlen von Haaren, Talg- und Schweißdrüsen und Pigmenten, die unsere Haut vor Sonneneinstrahlung schützen.
• Optimale Wundheilung fördert man durch schnellen Wundverschluss, Infektionsprophylaxe, feuchtes Milieu und frühe Nekroseentfernung, um pathologische Narben weitgehend zu verhindern.
• Zur Prävention empfehlen sich nach vollständiger Epithelisierung Sonnenschutz, feuchtigkeitsspendende Cremes, Silikongele und Massagen.
• Es gibt keinen Goldstandard für die Therapie: Zum Einsatz kommen – abhängig von verschiedenen Variablen – Silikone, Zwiebelextrakt (vorsichtig im Gesicht und bei Kleinkindern) sowie intraläsionale Steroide oder 5-FU, ergänzt durch Kryotherapie, Laser, Drucktherapie oder Chirurgie – oft in Kombinationen.
Pathologische Narben
Wenn es zu Störungen im physiologischen Ablauf der Wundheilung kommt, kann es jedoch zu Abweichungen von der idealen Narbe kommen. Es können sich hypertrophe Narben oder sogenannte Keloide bilden. Hypertrophe Narben erscheinen höher und breiter als das umliegende Hautniveau und zeichnen sich durch wulstartiges Gewebe aus. Die Ausdehnung beschränkt sich aber auf die ursprüngliche Verletzung. Diese pathologische Form entwickelt sich typischerweise innerhalb von vier bis acht Wochen nach der Verletzung und ist damit in aller Regel deutlich vor Ablauf von sechs Monaten nach Wundverschluss manifest. Im Unterschied zu Keloiden zeigen hypertrophe Narben häufig eine Tendenz zur spontanen Regression, das heißt, sie können sich ohne therapeutische Intervention im Laufe von Monaten bis Jahren teilweise zurückbilden – ein klinisch wichtiges Unterscheidungsmerkmal. Mögliche Auslöser für hypertrophe Narben sind verzögerte Wundheilung oder mangelnde Ruhigstellung in den ersten Phasen. Sie treten auch häufig nach Verbrennungen auf.
Als weitere pathologische Form kann ein Keloid auftreten. Hier kommt es zu unkontrollierten und knotigen Wucherungen. Im Gegensatz zu hypertrophen Narben wächst ein Keloid über die ursprüngliche Läsion hinaus und tritt meist erst nach Monaten oder teilweise auch Jahren nach dem Wundverschluss auf. Hormonelle Veränderungen, verstärkte Hautpigmentierung und eine mögliche genetische Veranlagung gehören zu den Risikofaktoren.
Grundsätzlich handelt es sich bei hypertrophen Narben und Keloiden um gutartige Hautveränderungen. Sie sind grundsätzlich nicht behandlungsbedürftig. Die Notwendigkeit einer Behandlung ergibt sich aus möglichen Symptomen, die für die Patient:innen eine große Belastung darstellen können. Störende Merkmale einer pathologischen Narbe sind Juckreiz, Schmerzen, Berührungsempfindlichkeit und funktionelle Beeinträchtigungen (z. B. Kontraktion/mechanische Irritation durch Erhabenheit). Weiters kann ein Behandlungsbedarf aus ästhetischen und kosmetischen Gründen bestehen, die oft sehr belastend für die Betroffenen sind und zu Einschränkungen und Stigmatisierung führen können.
Präventive Maßnahmen
Um pathologischen Narben vorzubeugen, sollten optimale Bedingungen für die Wundheilung geschaffen werden. Ein schneller Wundverschluss, frühe Entfernung von nekrotischem Gewebe, Vorbeugung einer Infektion und Entzündung sowie die Bereitstellung angemessener Wundverbände, um ein feuchtes Wundheilungsumfeld zu schaffen, sind von großer Bedeutung. Feuchtigkeit schafft eine Wasserbarriere, indem sie das Stratum corneum und die Epidermis abdichtet und hydratisiert. Nach einer Verletzung kann der transepidermale Wasserverlust an der Wundoberfläche deutlich erhöht sein und die Wiederherstellung der Hautbarriere längerfristig (oft über Monate bis ein Jahr) dauern. Daher ist die Unterstützung der kutanen Hydration wichtig für eine optimale Heilung. Nach Wundverschluss werden Sonnenschutz, die Verwendung von feuchtigkeitsspendenden Cremes und der Einsatz von Silikongelen empfohlen. Weitere präventive Maßnahmen sind die Anwendung von Tapeverbänden, manuelle Massagen und Physiotherapie.
Behandlungsoptionen
Es gibt keine standardisierte erste Wahl zur Behandlung, da viele Variablen die Entwicklung und Rückbildung von Narben beeinflussen können. Mögliche Einflussfaktoren für die Wahl der Behandlungsmethode sind Lokalisation, Alter und Art der Narbe und genetische Disposition. Oft müssen verschiedene Therapieoptionen miteinander kombiniert werden. Die S2k-Leitlinie empfiehlt einen stufenweisen Algorithmus mit Kombinationstherapien, angepasst an Patient:in und Narbe.

• Silikonpräparate
Silikone sind in Form von Gelen, Cremes, Auflagen, Folien und Kissen erhältlich. In der Regel variiert die Tragezeit zwischen 12 und 24 Stunden pro Tag. Der gesamte Behandlungszeitraum ist abhängig von Narbe und Produkt und liegt zwischen 12 und 24 Wochen. Der Wirkmechanismus von Silikonen ist nicht gänzlich geklärt. Es kommt zu einer Okklusion und einer daraus folgenden Durchfeuchtung, insbesondere des Stratum corneum (oberste Schicht der Epidermis). Die Durchfeuchtung soll zu einem Signaleffekt an Fibroblasten durch Cytokinfreisetzung aus Keratinozyten führen. Die S2k-Leitlinie empfiehlt Silikonpräparate als bevorzugte nicht-invasive Erstmaßnahme, wobei die Evidenz aus Studien als niedrig bis unsicher eingestuft wird. Das Gewebe soll gleichzeitig geebnet und geschmeidiger gemacht werden. Die Produkte sollten möglichst zeitnah nach vollständiger Epithelisierung auf das frisch vernarbte Gewebe appliziert werden. Als prophylaktische postoperative Maßnahme wird mit der Behandlung kurz nach Fadenzug begonnen. Handelt es sich um die Behandlung einer offenen Wunde, wird geraten, mit der Prophylaxe bis zur vollständigen Epithelialisierung zu warten. Als mögliche unerwünschte Wirkung können vereinzelt durch die Okklusion Follikulitiden auftreten.
• Extractum Cepae (Zwiebelextrakt)
Die Wirkung beruht auf seinen entzündungshemmenden und bakteriziden Eigenschaften, zudem wird die Fibroblastenproliferation gehemmt. Es wird eine mehrmals tägliche äußere Anwendung empfohlen, am besten mit gleichzeitiger leichter Massage des Narbengewebes. Auch hier sollte man mit der postoperativen prophylaktischen Applikation nach Fadenzug beginnen und bei offenen Wunden sollte mit der Anwendung ebenfalls bis zur vollständigen Epithelialisierung gewartet werden. Die Therapiedauer erstreckt sich meist über Wochen bis Monate. Präparate mit Zwiebelextrakt enthalten meist noch andere Inhaltsstoffe und es kann bei Unverträglichkeit der Inhaltsstoffe zu Kontaktdermatitis kommen. Es wird empfohlen, Extractum Cepae wegen der möglichen irritierenden Wirkung im Gesicht und bei Kleinkindern mit Vorsicht anzuwenden.
• Glucocorticosteroide
Die Anwendung erfolgt mittels Injektion streng intraläsional (direkt in das geschädigte Gewebe). Am häufigsten wird der Wirkstoff Triamcinolon angewendet. Glucocorticosteroide führen zu einer Reduktion des exzessiven Narbenwachstums durch eine Hemmung der Fibroblastenproliferation, Verminderung der Kollagensynthese und Reduktion der Glukosaminoglykansynthese. Die Injektionen sind äußerst schmerzhaft.
• 5-Fluorouracil
Als weitere invasive Behandlungsmöglichkeit besteht die Möglichkeit einer 5-Fluorouracil-Injektion – auch hier erfolgt die Applikation streng intraläsional. 5-FU ist ein Pyrimidinanalogon und die Wirkung beruht auf einer Hemmung der Fibroblastenproliferation. 5-FU ist als Zytostatikum zugelassen, die Anwendung in der Narbentherapie ist off-label. Häufig wird 5-FU in Kombination mit intraläsionalem Triamcinolon eingesetzt. Mögliche unerwünschte Wirkungen sind brennender Injektionsschmerz, Hautirritationen, Ulzerationen und Hyperpigmentierungen.
Auch nichtmedikamentöse Behandlungsmöglichkeiten wie Kryotherapie, Drucktherapie, Laserbehandlung, Microneedling, Strahlentherapie oder ein chirurgischer Eingriff können zur Anwendung kommen.
Quellen
• Protz K: Moderne Wundversorgung (2014); 7.Auflage, Elsevier GmbH, München
• Reibnitz C, et al.: Wundversorgung von A-Z (2018); 1.Auflage, Springer-Verlag GmbH, Berlin
• S2k-Leitlinie: Therapie pathologischer Narben (hypertrophe Narben und Keloide) (2020), AWMF-Reg.Nr. 013-030
• Meaume S, et al.: Management of scars: updated practical guidelines and use of silicones. Eur J Dermatol 2014; 24(4): 435-443
• Jourdan M, et al.: Skin care management for medical and aesthetic procedures to prevent scarring. Clinical Cosmetic and Investigational Dermatology 2019; 12: 799–804




.png)